
|
|
"ТЕОРИЯ И ПРАКТИКА ОЗДОРОВИТЕЛЬНОГО ДЫХАНИЯ"
Под ред. д.м.н., проф. Цирельникова Н. И.
СОДЕРЖАНИЕ
ФИЗИОЛОГИЧЕСКИЕ ОСНОВЫ РЕГУЛЯЦИИ ДЫХАНИЯ
Кривощеков С. Г.
Доктор медицинских наук, профессор, заведующий лабораторией Института физиологии СО РАМН. Новосибирск
Газотранспортная система организма включает в себя большое число морфофункциональных систем, главная задача которых - создать условия для масспереноса О2 и удаления СО2 из организма. Практически все органы и ткани организма прямо или косвенно принимают участие в транспорте или регуляции газов крови. Особенно очевид-ным это становится при изменении условий внешней среды или нарушений гомеостаза организма вследствие болезни, поскольку функция газотранспортной системы не ограничивается только транспортом О2 и СО2 в организме. Конечным результатом ее деятельности является создание оптимальных условий для метаболизма в органах и тканях.
Альвеолярные легкие. У наземных позвоночных можно найти множество вариантов: от одноальвеолярного легкого (у хвостатых амфибий) до сложно устроенных легких птиц и млекопитающих с многочисленными альвеолами, расположенными в виде гроздей. Существуют 2 типа вентиляции легких:
- с избыточным давлением, когда воздух загоняется в легкое сокращением ротовой полости или глотательными движениями (у лягушки);
- с отрицательным давлением (у человека), когда воздух втягивается
при активном расширении пространства, занятого легкими.
Дыхание в норме (эупное) состоит у млекопитающих из чередований активного вдоха и пассивного выдоха. Установлено, что потребление О2 зависит от t°, времени года, часа дня, активности, питания, размеров животного, стадии жизненного цикла, генетических особенностей. Человек при физической нагрузке потребляет О2 в 15-20 раз больше, чем в покое.
Общее потребление О2 с увеличением массы растет, а на единицу веса - падает. Особо остановимся на факторах, влияющих на зависимость обмена от давления О2 - это важно для понимания регуляции у человека. Установлено, что акклиматизация к низкому содержанию О2 развивает способность к регуляции обмена. Например, содержание карасей в воде с низким О2 приводило к снижению обмена.
Регуляция потребления кислорода у животных может осуществляться за счет: а) вспомогательного внешнего дыхания (например, через кожу); б) морфологической адаптации и синтеза пигментов (больше гемоглобина у высокогорных видов); в) регуляцией вентиляции: гипервентиляция (через дыхательный центр (ДЦ) на основе хеморецепции СО2 и О2); изменения чувствительности рецепторов (у ныряющих животных ДЦ менее чувствителен к СО2). Поскольку СО2 хорошо растворим в воде, он редко накапливается в тканях водных животных и основным регулятором выступает падение содержания О2. Существует множество примеров адаптации дыхания и кровообращения к недостатку О2. Поэтому ныряющие животные могут долго находиться под водой: тюлень - - 15 мин., бобр -15 мин., кашалот --1,5 часа, кит - 1 час. Для этого у них развиваются приспособительные механизмы:
- повышение дыхательного объема: у дельфина - 80% объема легких,
(сравните - у человека - 20 %). Кислородная емкость Нв (у тюленя) - 1.78 млО2/гНв, у человека - 1.23;
- содержание миоглобина 7715 мг/на 100 г мыщц у тюленя, у быка - 1084мг/100гмыщц;
- сфинктеры, перекрывающие ток крови к мышцам после использования миоглобина.
Вся кровь - сердцу и мозгу:
- брадикардия (у тюленя ЧСС - 80 уд/мин), а после ныряния - 10 уд/мин). Кстати, этот эффект обнаруживается и у человека (с 80 до
40 уд/мин при нырянии).
Что касается тканевых жидкостей, то они у ныряльщиков не обладают особыми свойствами и в них не может запасаться О2 Приспособления обмена веществ к кислородной задолженности. Большинство животных могут использовать (при необходимости) анаэробные пути обмена, создавая кислородный долг, хотя анаэробный обмен дает меньший выход энергии. Для сравнения: глюкоза при различных путях окисления:
Окисление: С6Н12О6 + 6О2 -> 6СО2 + 6Н2О + 686 ккал/моль Брожение: С6Н,2О6 -> 2СН3СН2ОН + 2СО2 + 50 ккал/моль
этиловый спирт Гликолиз: С6Н12О6 -" 2СН3СН (ОН) СООН + 36 ккал/моль
молочная кислота
Брожения у животных не встречается (за исключением 1 вида трипа-нозом).
Регуляция дыхания.
Ключевую роль в регуляции деятельности газотранспортной системы играет дыхательная система, включающая систему периферических афферентных датчиков (хеморецепторов, медулярных рецепторов), центральное звено (дыхательные нейроны в продолговатом мозгу) и эфферентные звенья в системе легких и сосудов.
Регуляция дыхания осуществляется посредством дыхательного центра (ДЦ), расположенного в продолговатом мозге. Он работает под непрерывным влиянием сигнализации о состоянии химизма внутренней среды, которая поступает от хеморецепторов артериальных сосудов и самого мозгового ствола, а также от механорецепторов легких и воздухоносных путей. Эта система обратных связей определяет соответствие между легочной вентиляцией и потребностями организма в обмене газов, а также оптимальный, наиболее экономичный режим дыхания. Влияния из вышележащих надстволовых и корковых центров меняют дыхательные движения в зависимости от тех или иных обстоятельств: мышечной активности, внешней температуры, соответствующих сигналов из внешней среды, эмоционального состояния.
Дыхательный центр теплокровных - это скопление экспираторных и инспираторных дыхательных нейронов, аксоны которых идут: инспираторных - в шейный отдел спинного мозга, где переключаются на дыхательные мотонейроны и на диафрагму. Другие - в вентральном ядре (экспираторные и инспираторные) переключаются на межреберные мышцы. Дыхательные нейроны могут регулировать свою ритмическую деятельность путем реципрокных отношений между инспи-раторными и экспираторными нейронами. Их деятельность активируется тонусом ретикулярной формации (создавая уровень бодрствования ДЦ).
Для их ритмической деятельности необходим приток специфической информации, т. е. датчиков. Датчики - хеморецепторы, воспринимающие газовый состав крови и спинномозговой жидкости, а также - механорецепторы которые реагируют на растяжение легких, ток воздуха в дыхательных путях. Артериальные хеморецепторы расположены в сонной артерии и дуге аорты и изменяют свою импульсную активность при снижении насыщения крови кислородом. Артериальные хеморецепторы действуют в основном в аварийной ситуации (острая гипоксия). Медуллярные хеморецепторы расположены в продолговатом мозгу. Реагируют на Н-ионы (а поскольку их концентрация повышается при растворении в жидкости двуокиси углерода - то следовательно на СО2), формируют базовую активность ДЦ. Афферентные импульсы, поступающие из артериальных хеморецепторов и медуллярных хемочувствительных структур, поддерживают ритмическую активность ДЦ. Кроме того, существуют рецепторы в легких и стенках воздухоносных путей (от носа до бронхов и легочной ткани).
Итак, основной регулятор дыхания - хеморецепторная стимуляция дыхательного центра. Американец Гродинз в 1966 г. разработал теорию дыхательного хемостата. Основу ее составляет регулирование по отклонению концентрации СО2 в крови: изменение СО2 -> увеличение вентиляции -> восстановление СО2. Однако, при мышечной нагрузке усиление вентиляции происходит еще до изменения химизма крови и во много раз. Исследования последних лет показали, что секрет "рабочего гиперпное" заключается в каких-то датчиках (механорецепторы мышц), которые возбуждаются при мышечном сокращении.
Важный момент исследования этой проблемы состоит в том, что гуморальная теория регуляции раскрывает только одну сторону явления. С гуморальной теорией не согласуются важнейшие закономерности управления дыханием при работе: быстрый рост вентиляции, ее точная настройка, т.е. адекватное приспособление дыхания. Развитие исследований в этом направлении показало (работы школы М. В. Сергиевского и В. А. Сафонова), что важная роль принадлежит верхним отделам головного мозга в регуляции дыхания. Показано, что наряду с вышеуказанными, на дыхание влияют самые разнообразные специфические и неспецифические факторы: терморецепторы кожи, слизистых оболочек, терморегуляторные воздействия, болевые, световые, обонятельные, осязатель-ные, вкусовые, вестибулярные воздействия, а также психические процессы. Через ДЦ они воздействуют на дыхательные мышцы. По схеме авторов артериальные и медуллярные хеморецепторы направляют в центральную нервную систему информацию о газовом составе крови и кислотно-щелочном балансе внутренней среды организма, в первую очередь спинномозговой жидкости и крови, снабжающей головной мозг. При этом структурно-функциональная схема ДЦ включает два контура регулирования: хеморецепторный и механорецепторный. Сигналы из ДЦ управляют работой вентиляторного аппарата, который является одновременно исполнительным звеном в ведущем хеморецеп-торном контуре регулирования ДС. Задачей механорецепторного контура является управление степенью сокращения дыхательных мышц в каждый момент времени и тем самым поддержание параметров внешнего дыхания в соответствии с поступающими из ДЦ командами, определяемыми требуемым объемом вентиляции.
На основании существующих в настоящее время материалов можно утверждать, что на уровне ДЦ функционируют 3 механизма, ответственных за генерацию и регуляцию дыхательных движений:
1. Собственно генераторный механизм, задающий автоматический ритм дыханию.
2. Интегративно-координирующий механизм, обеспечивающий обработку сигналов с периферии и от центральных структур, усиление и координацию нейронов генератора.
3. Механизм, согласующий активность дыхательного и сердечно сосудистого центров.
В поддержании гомеостаза на оптимальном для метаболизма уровне участвуют различные системы организма, определяющими из которых являются - внешнее дыхание и кровообращение, которые обладают определенной самостоятельностью и специфическими закономерностями. Возникает вопрос, насколько существенным может быть влияние внешнесредовых факторов на механизм регуляции дыхания. Это особенно важно, поскольку затрагивается: а) весь механизм газообмена организма, как в покое, так и при мышечной работе; б) изменение дыхания и механизмов регуляции лежат в основе многих патологических и препатологических состояний.
Установлено, что все звенья механизма регуляции могут претерпевать адаптивно-приспособительные изменения, каждое их которых может в той или иной степени изменить весь обменно-метаболический и кислотно-щелочной баланс организма. Центральная часть (дыхательный центр) находится под модулирующим влиянием со стороны высших отделов мозга и может изменять уровень своей активности в ответ на изменение эмоционального состояния и психотерапевтических воздействий. Примером использования психотерапевтического подхода для изменения регуляции газотранспортной системы и лечения неспецифических заболеваний кардиореспиратор-ной системы могут служить методы волевой ликвидации дыхания [Бутейко К. П., 1980], метод направленной регуляции газообмена [Давиденко с соавт., 1980], "парадоксальная гимнастика по А. Н. Стрельниковой", методы гипоксической тренировки (тренажер Стрелкова, ИГТ - интервальная гипоксическая тренировка), дыхание с использованием дыхательного тренажера Фролова (ТДИ), а также дыхательных упражнений при древних восточных системах: индийская йога и китайский ци-гун.
В основе каждого из вышеперечисленных лечебных методов в той или иной степени лежат изменения, направленные на регуляцию дыхания. Это достигается различ-ными способами: развитием антигипоксических механизмов (физиологических, биохими-ческих и др.), увеличением порогов гиперкапнических реакций за счет адаптивных изменений в дыхательном центре, перестройкой клеточных структур, участвующих в масспереносе О2. При этом ключевую роль играет кислород и ответ организма на его недостаток.
Наиболее существенные физиологические изменения регуляция газотранспортной системы претерпевает при взаимодействии организма с гипоксией. Это вполне понятно, поскольку в условиях целостного организма гипоксия возникает не только в результате уменьшения содержания кислорода во вдыхаемом воздухе, но сопутствует всяким прояв-лениям патологии. Работами многих исследователей показано, что изменения в живом организме проявляются по-разному, в зависимости от характера, силы и длительности гипоксического воздействия. Долгое время для лечебных и профилактических целей использовались исключительно горные местности (высокогорные курорты, 3-3,5 тыс. м). Некоторое время назад была сделана попытка применения для лечебных целей больших барокамер (на базе конверсионных авиакосмических предприятий), в которых гипоксия создавалась за счет искусственного снижения атмосферного давления. Однако, по ряду причин (дороговизна, сложность контакта с пациентами), метод не получил широкого распространения. В последние годы значительные успехи были сделаны в области нормобарической гипоксии для лечебных и профилактических целей [Коваленко и др., 1993; Колчинская и др., 1993; Волков, 1993; Стрелков, 1990; Чижов, 1997]. Метод получил название "Интервальной гипоксической тренировки". Суть метода состоит во вдыхании пациентом нормобарической гипоксической смеси (8-9 об. % О2) в течение 3-5 минут при непрерывном контроле за содержанием оксигемоглобина в крови. За один сеанс делается от 5 до 8 проб (с промежутками отдыха, достаточными для восстановления оксигемоглобина до исходной нормы). Курс лечения составляет 20 сеансов.
Другим методом, который приобрел широкую популярность, стало дыхание с использованим дыхательных тренажеров, основными факторами воздействия которых являются - умеренные состояния гипоксии, гиперкапнии и повышенного сопротивления при дыхании. Получены обнадеживающие результаты, которые показывают широкий терапевтический эффект этих воздействий и удобство применения. В результате использования и апробации вышеуказанных методов были отработаны следующие показания для их применения.
1. Воздействие на физическую и умственную работоспособность и состояние иммунной системы у практически здоровых людей, профессиональная деятельность которых связана со стрессорными нагрузками.
2. Использование методов для терапии бронхиальной астмы и других аллергических и аутоиммунных заболеваний.
3. Применение для терапии больных с неврозами (гипо- и гиперстенические состояния), а в перспективе, возможно, для терапии некоторых эндогенных психических заболеваний.
4. Применение методов для уменьшения выраженности факторов риска ишемической болезни сердца, лечения нейроциркуляторной дистонии и гипертензии.
Подобный перечень показаний свидетельствует, что тренировка системы регуляции дыхания с помощью направленных воздействий вызывает целый спектр изменений, возникающих в организме человека. В частности, при гипоксической тренировке наблюдается изменение в системе захвата и транспорта кислорода, которое происходит в первые же дни после начала действия гипоксии. Происходит формирование системного структурно-го следа, включающего активацию синтеза РНК и белка в легких, сердце, костном мозге, сосудах коронарного русла, а также в симпатических нейронах, иннервирующих сердце. Итогом такой активации синтеза является прямой рост органов, ответственных за захват и транспорт кислорода, а именно: увеличение дыхательной поверхности и количества альвеол в легких, умеренная гипертрофия и увеличение функциональных возможностей сердца, увеличение в 1,5-2 раза емкости коронарного русла, полицитемия и увеличение кислородной емкости крови, гипертрофия нейронов дыхательного центра и дыхательных мышц [Пшенникова, 1973; Меерсон и др., 1972; Колчинская и др., 1993].
Одновременно происходит возрастание мощности системы энергообеспечения на уровне клеток сердца и других органов, что проявляется увеличением количества митохондрий и активностью ферментов гликолиза. Эти изменения, увеличивая мощность и экономизируя функцию аппарата дыхания и кровообращения, усиливают адренергическую мобилизацию и повышают резистентность к гипоксии. Показано, что адаптация к гипоксии сопровождается кардиопротекторным действием в постинфарктном периоде, способствуя развитию коллатералей и снижению зоны ишемии, а также уменьшает площадь некротической зоны за счет прямого цитопротекторного действия [Эренбург, Горбатенков, 1993]. Установлено, что адаптация к периодическому действию гипоксии предупреждает критическое падение содержания в миокарде гликогена и АТФ, а также нарушение сократительной функции и развитие недостаточности сердца при стенозе аорты [Meerson et al., 1971].
Второй комплекс изменений, развивающихся в процессе адаптации к периодической гипоксии, характеризуется появлением целой системй сдвигов на высшем уровне нейроэндокринной регуляции, что выражается активацией синтеза белка и рибонуклеино-вых кислот в головном мозге. В больших полушариях этот процесс достигает наибольшей выраженности в коре головного мозга, где концентрация РНК увеличена на 50%, а синтез белка, оцениваемый по включению меченных аминокислот,- в 2 раза. В нижележащих отделах мозга, менее чувствительных к дефициту кислорода, активация выражена существенно меньше, а в области вегетативных центров продолговатого мозга вновь оказывается значительной.
Одновременно в мозгу происходит накопление серотонина и дофамина при снижении содержания норадреналина, а в надпочечниках - многократное увеличение содержания опиоидных пептидов и прежде всего бетаэндорфина. В крови при этом закономерно отмечается снижение содержания серотонина и гистамина. Как и следовало ожидать, этот широкий комплекс устойчивых изменений нейроэндокринной регуляции приводит к последствиям, которые далеко выходят за пределы повышения устойчивости к гипоксии. Соответственно с помощью адаптации к гипоксии и гиперкапнии удается предупредить не только стрессорную депрессию сократительно функции и порога фибрилляции сердца, но и также ишемические аритмии, нейрогенный характер которых доказан многочисленными современными исследованиями.
Одновременно наблюдаются достаточно стабильные сдвиги регуляции водносолевого обмена и миогенного тонуса резистивных сосудов. При этом в процессе адаптации происходит частичная атрофия супраоптического ядра гипоталамуса и клубочковой зоны надпочечников, т.е. структур, которые посредством альдостерона и антидиуретического гормона обеспечивают удержание в организме определенного резерва воды и хлористого натрия. Это сопровождается адаптивным снижением определяемого резистографически миогенного компонента сосудистого тонуса и также уменьшением жесткости артерий и артериол, что в соответствии с существующими представлениями должно уменьшить выраженность прессорных рефлексов. Понятно, что такого рода сдвиги должны привести к потере организмом избытка натрия и воды и при прочих равных условиях уменьшить вероятность развития гипертонии.
Наконец, наблюдаются изменения в системе иммунитета. Развивается изменение соотношения Т- и В-лимфоцитов в сторону преобладания В-лимфоцитов в таких лимфоидных органах, как селезенка. Важным следствием этого сдвига является частичная депрессия иммунных реакций, опосредуемых Т-клеточными механизмами при одновременном усилении гуморального иммунного ответа, оцениваемого по количеству антителообразующих клеток и содержанию антител в крови.
В исследованиях, проводимых в лаборатории функциональных резервов организма Института Физиологии СО РАМН (руководитель -проф. С. Г. Кривощеков) получены оригинальные данные, касающиеся физиологических механизмов адаптации к различным видам гипоксиче-ских и гиперкапнических воздействий, в зависимости от их силы и длительности, адаптации к дыханию с повышенным сопротивлением, регуляции дыхания при адаптации к холоду и высокогорной гипоксии, а также в реабилитации больных сердечно-сосудистого и дыхательного профиля.
В частности показано, что адаптационные перестройки затрагивают не только параметры газообмена и дыхания, но параллельно и наиболее общие механизмы регуляции центральной нервной системы, которые контролируют память, эмоции, стратегию переработки мозгом информации, обусловленные преимущественной активацией того или иного полушария мозга [Кривощеков,1998; Леутин и др., 1999]. Показано, что перестройка паттерна дыхания осуществляется достаточно быстро (5 дней) и базируется на изменениях гипоксической и гиперкапнической реактивности ДЦ. Показано, что быстрота создания новых программ взаимодействия с экстренно изменившейся средой обеспечивается селекцией высокозначимых сигналов эмоциогенными структурами мозга.
Исследования длительной работы в защитных костюмах с повышенным сопротив-лением дыхания показало перестройку основных параметров дыхания, увеличения кисло-родной емкости крови и снижение гиперкапнической реактивности. Одновременно установлено повышение физической работоспособности и эффективности мышечной деятельности. Изучение параметров газообмена после 2-месячной тренировки к сочетанному действию умеренных доз гипоксии, гиперкапнии и повышенного сопротивления дыханию показало увеличение их эффективности. Углубленное исследование особенностей венти-ляторного ответа на гипоксический стимул показало зависимость его от соматотипа человека, а также зависимость между развитием мышечной и жировой ткани и парциальным напряжением СО2 в крови в состоянии относительного покоя и при физической работе в зоне анаэробного порога. Предполагается, что различия в вентиляторной чувствительности к СО2 и содержание СО2 в крови у разных соматотипов реализуется через особенности газообмена и энергетического обеспечения мышечной деятельности, обусловливающие различия в уровне СОз-продукции.
Полученные данные позволяют сформулировать гипотезу о ведущей роли центрального дыхательного механизма на ранних этапах приспособления организма к гипоксии, гиперкапнии и повышенному сопротивлению дыхания. Основу составляет развитие стратегии, направленной на такое изменение регуляции, которое обеспечивает формирование приспособительных антигипоксических механизмов. Предполагается важная роль СО2 в качестве регулятора антигипоксических механизмов как дыхательных, так и кровообращения, направленных на адекватное обеспечение кислородом и оптимизацию кислородных режимов.
Возникает вопрос, почему многократное повторение гипоксического или гиперкап-нического стимула ведет к более быстрому формированию адаптивной (антигипоксичес-кой) защиты нежели более сильное и даже продолжительное, но однократное воздействие. Объяснений может быть несколько. Наиболее привлекательной нам кажется идея о формировании следа памяти при адаптации организма в новой среде [Слоним, 1976], под которой понимается участие механизма памяти в ускоренном приспособлении к экстрема-льно изменившейся среде за счет активного отбора биологически значимой эмоциогенной информации. Этот процесс включает развитие латерального торможения, который позво-ляет при многократных повторениях в течение длительного времени воспроизведение следа и невозможность его амнезии. Кроме того, поскольку кислород интенсивно исполь-зуется мозгом (20% от всего поступающего в организм) для поддержания ионного мемб-ранного градиента, а формирование следа памяти идет путем изменения взаимодействия постсинаптических рецепторов с медиаторами, очевидно, что длительное снижение его содержания в крови (при длительной гипоксии) будет более отрицательно сказываться на формировании следа памяти, нежели воздействия, аналогичные по силе, но перемежаю-щиеся периодами нормооксии, необходимой для поддержания энергетики натрий-калие-вого насоса.
СОЧЕТАННОЕ ДЕЙСТВИЕ ДОПОЛНИТЕЛЬНОГО
СОПРОТИВЛЕНИЯ ДЫХАНИЮ, ГИПОКСИИ
И ГИПЕРКАПНИИ НА ОРГАНИЗМ ЖЕНЩИН
Кривощеков С. Г, КовтунЛ. Т., Институт физиологии СО РАМН. Новосибирск
Целью настоящего исследования было определить изменения некоторых функциональных параметров сердечно-легочной системы, происходящие в результате сочетанного воздействия дополнительного сопротивления дыханию, гипоксии и гиперкапнии при дыхании на аппарате Фролова.
Обследовали практически здоровых женщин в возрасте 38-39 лет. Исследования функции внешнего дыхания проводили на приборе "Мастерлаб" фирмы "ERICH JAGER", газообмена на газоанализаторе той же фирмы. Определяли: паттерн дыхания - время вдоха и выдоха, длительность дыхательного цикла. Проводили тестирование физической нагрузкой с определением параметров газообмена и определением частоты сердечных сокращений, общий и биохимический анализ крови. Состояние гемодинамики оценивали по тахоосциллограмме, записанной на аппарате фирмы "HELLIGE". Сочетанное воздействие сопротивления дыханию, гипоксии и гиперкапнии моделировали с помощью ингалятора Фролова. Дополнительное сопротивление дыханию создавали водяным затвором 35 мм Н2О на вдохе и 17 мм Н2О на выдохе. Газоанализ и определение сатурации крови кислородом измеряли до тренировки, непосредственно во время тренировки и в течение часа после тренировки. Тренировки длительностью 20 мин ежедневно проводили в течение трех месяцев.
РЕЗУЛЬТАТЫ
По мере выполнения дыхательных упражнений длительность выдоха постепенно увеличивалась и к концу тренировок достигала 35 сек.
Воздействие гипоксии и гиперкапнии возрастало пропорционально росту длительности выдоха: % кислорода в емкости 1 литр снижался до 10%, а % углекислого газа увеличивался до 7%, когда выдох достигал 30 секунд. В результате было получено существенное снижение частоты дыхания с 16-18 до 6-8. Урежение произошло преимущественно за счет удлинения фазы выдоха: вдох увеличился на 31.5%, выдох - на 102.6%. Частота сердечных сокращений снизилась на 18%. Время восстановления потребления кислорода после стандартной физической нагрузки снизилось на 66.6%. Существенно изменились параметры газообмена (Табл 1.)Таблица 1
Показатель До тренировки Через 2 мес. тренировок Р Покой RQ 0.75±0.02 0.88±0.03 <0.001 FO2 2.89±0.01 3.55±0.20 <0.05 FetCO2 3.58±0.07 4.64±0.07 <0.001 Физическая нагрузка RQ 0.97±0.01 1.06±0.01 0.001 F02 3.75±0.08 4.24+0.05 <0.001 FetCO2 5.19±0.09 5.83±0.08 <0.001 Примечание
RQ - дыхательный коэффициент
FO2(%) - коэффициент утилизации кислорода
FetCO2(%) - концентрация СО2 в альвеолярном воздухе
Как в покое, так и при физической нагрузке возросли коэффициент утилизации кислорода (FO2) и процент содержания СО2 в альвеолярном воздухе. Таким образом, адаптационные изменения проявились в данном случае уже в состоянии покоя, а при физической нагрузке стали еще более выраженными. Как показали наши исследования, в результате тренировок происходит оптимизация альвеолярной вентиляции, минимизация функции дыхания и кровообращения.
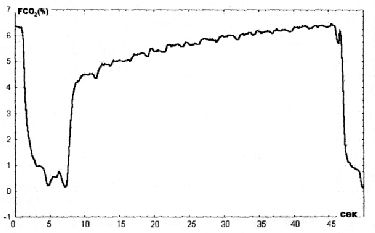
Рис. 1, 2. Капнограмма выдоха. Динамика изменения содержания СО2 в альвеолярном воздухе (FetCO?) у испытуемой К-н во время дыхательной тренировки (дополнительное сопротивление дыханию с гипоксией и гиперкапнией). 1-й день и Б - через 2 месяца
Примечание
RQ - дыхательный коэффициент
FO2(%) - коэффициент утилизации кислорода
FetCO2(%) - концентрация СО2 в альвеолярном воздухе
2. ПРАКТИЧЕСКИЙ ОПЫТ ПРИМЕНЕНИЯ ДЫХАТЕЛЬНОГО ТРЕНАЖЕРА ФРОЛОВА
ОПЫТ ПРИМЕНЕНИЯ ДЫХАТЕЛЬНОГО ТРЕНАЖЕРА
Фролов В. Ф. Москва
Индивидуальный дыхательный тренажер (тренажер Фролова) рекомендован к применению в медицинской практике 15 ноября 1995 года, приказом Минздрава РФ № 311. Шестилетняя практика показала, что с помощью тренажера обеспечивается успешное лечение многих заболеваний. Особенно эффективен тренажер при лечении бронхиальной астмы, хронического бронхита, ишемической болезни сердца, гипертонии, головных болей, мигрени, экземы, пиелонефрита, остеохондроза, артрита и др. Показаны новые возможности при лечении болезней крови и эндокринной системы, диабета (восстановление продукции собственного инсулина), и многих других. Применение тренажера снижает активность формирования атеросклеротических процессов и обеспечивает реабилитацию сосудов. В ряде случаев это позволяет отказаться от шунтирования и ангиопластики.
Тренажер был создан в 1989 году. При разработке предусматривалась реализация с помощью индивидуального прибора основных полезных элементов известных методов дыхания: гипоксия (Стрелков Р. Б., Чижов А. Я.), гиперкапния - повышенное содержание углекислого газа (Бутейко К. П.), сопротивление дыханию, задержка дыхания (хатха-йога). Дыхательный тренажер представляет собой двухкамерное устройство с водой, которая обеспечивает сопротивление дыханию. Внутренняя камера внизу соединена с насадкой, оборудованной отверстиями. Между насадкой и дном наружной камеры имеется зазор. Крышка прибора относительно дыхательной трубки имеет зазор для прохода воздуха, который проходит через дыхательную трубку, воду, отверстия насадки, донный зазор и выходит наружу через отверстие-зазор в крышке. При выдохе через тренажер возникает сопротивление. Величина сопротивления для каждого человека строго индивидуальна и задается определенным количеством воды. Дозировка воды осуществляется медицинским шприцем или мензуркой.
При занятиях на тренажере применяется метод диафрагмального (брюшного) дыхания. Вдох 1,5-2,0 сек, в течение всех занятий не меняется. Выдох через рот и тренажер, предельно экономный и продолжительный, наращивается процессом тренировок. Аппаратные тренировки завершаются освоением эндогенного дыхания. Время освоения эндогенного дыхания в зависимости от параметров сердечно-сосудистой и дыхательной систем составляет от двух до нескольких месяцев.
Технология эндогенного дыхания создавалась путем постоянного совершенствования моделей дыхания. В результате за последние два года, эффективность дыхания выросла в 3-4 раза. При этом базовая модель тренажера практически не изменилась. Такой успех обусловлен, с одной; стороны, постоянным совершенствованием теории эндогенного дыхания, а с другой стороны, непрерывным процессом исследований с участием тысяч людей. За это время из технологии исключен ряд элементов дыхания, не оправдавших возлагавшихся на них надежд.
Полное освобождение от недостатков технологии эндогенного дыхания завершено в 1999 году. В технологию включены следующие основные элементы: оптимальное сопро-тивление на выдохе, специальный диафрагмальный брюшной тип дыхания с увеличивающимся по продолжительности выдохом, эстафетный, энергетически двухуровневый режим дыхания. Указанные элементы в совокупности обеспечивают реализацию конечной цели - освоение эндогенного дыхания. Но полезный результат возникает уже с первого занятия и продолжает наращиваться от занятия к занятию. Чтобы эффективно применять новое дыхание, важно понимать, как обеспечивается каждодневный успех и как решаются перспективные задачи.
Оптимальное сопротивление на выдохе оказалось главным элементом дыхания, обеспечивающим успех технологии. Но этот фактор оказался решающим при строгом обеспечении специального диафрагмального брюшного типа дыхания с увеличиваю-щимся по продолжительности выдохом. При естественном дыхании внутрилегочное давление отличается от атмосферного в пределах от - 30 мм вод. ст. при вдохе до + 30 мм вод. ст. при выдохе (5). С тренажером выдох осуществляется при строго определенном сопротивлении дыханию. Для основной массы людей оптимальное сопротивление находится в интервале от 22 до 30 мм вод. ст. Чтобы получить максимально полезный эффект, каждый человек должен дышать при строго определенном сопротивлении. Такому состоянию соответствует минимальная температура тела, минимальное количество свободных радикалов, максимальный уровень клеточной энергетики. Важно также максимально эффективно применить оптимальное сопротивление выдоху. Регламентом предусматривается выдыхать 85-90% от общего времени дыхания. Выдох осуществляет-ся порциями 6 - 7 сек с паузами 0,5-1 сек для расслабления диафрагмы. Выполнение техники и регламента дыхания сразу же включает механизмы избавления от ранее названных пяти недостатков, присущих организму с внешним дыханием. Во-первых, прекращается поражение сосудов. Экспериментально показано резкое снижение количества свободных радикалов, как только начинается дыхание на тренажере. Во-вторых, резко повышается уровень клеточной энергетики. Это также зафиксировано с применением методов Кирлиана, биохемилюминисценции и др. Насыщение тканей кислородом наглядно демонстрируется с применением стандартного оксиметра. Одновременно организм приобретает эффективный обмен и высокий иммунный статус. Исследования показали, что главная зависимость иммунной системы - зависимость энергетическая (2). Вот почему до 60-70 лет практически не болеют долгожители, в то время как к этому возрасту приобретают множество самых серьезных заболеваний люди со слабым дыханием.
Вдыхаемый воздух всегда содержит около 20,8% кислорода, а выдыхаемый около 15 %. Последняя величина для каждого человека индивидуальна и при одинаковой напряженности дыхания практически не меняется в течение всего гипоксического этапа. Если человек выдыхает воздух с концентрацией кислорода 15%, значит, в течение дыхательного акта в легких используется 5,8% кислорода. Эта величина будет оставаться неизменной в течение всего гипоксического этапа.
Человек со средними физическими данными проходит гипоксический этап дыхания примерно за месяц. Путем систематических тренировок исходная продолжительность дыхательного акта, например, с 15 сек, доведена до 36 сек, с которых эстафетно продолжается эндогенный этап. Что же произошло в организме? Объем вдоха, т. е. количество используемого кислорода не изменилось. В то же время выдох с 2-х шестисекундных порций увеличился до 5-ти таких же порций. Т. е. организм, используя одно и то же количество кислорода, в 2,5 раза увеличил производство энергии и собственного кислорода. Таким образом, с первых занятий гипоксического этапа осуществляется трансформация дыхания, обеспечивающая одновременно и повышение общего уровня клеточной энергетики, и снижение энергетической нагрузки на клетки в зонах сверхконцентрированного энергообмена и энергопроизводства.
Каждый человек на гипоксическом режиме через определенное время (месяц и более) достигает предела, после которого прекращается рост продолжительности дыхательного акта. Такой результат вытекает из логики процесса, поскольку ограничено количество потребляемого кислорода. Волевые попытки увеличить продолжительность дыхательного акта ведут к глубокой гиперкапнии, ацидозу, что опасно для организма. Эстафетный режим дыхания предполагает переход на эндогенный режим дыхания за 5-10 секунд до наступления предела, что исключает рецидив. В то же время подготовка клеток к эндогенному режиму требует достаточно времени. Поэтому гипоксический этап должен составлять около одного месяца при хороших параметрах дыхания, не менее двух месяцев - при слабом дыхании.
Эндогенный этап необходим для перевода организма на эндогенное дыхание, что осуществляется путем постепенного повышения уровня клеточной энергетики. С этой целью организм дополнительно подпитывается при выдохе свежим воздухом. Технически это исполняется небольшим приподнятием (но не расширением) груди после каждой порции выдоха, что обеспечивает непроизвольное подсасывание в легкие маленьких порций воздуха.
Дополнительные порции воздуха немного повышают количество кислорода, снижают дыхательную гипоксию и гиперкапнию. Несколько возрастает энергетическая нагрузка на клетки, но они уже подготовлены к работе в новых условиях.
Опыт показывает, что при эндогенном дыхании можно выполнять различную работу, быстро ходить, заниматься на тренажерах. Переход на эндогенное дыхание спортсменов обеспечивает повышение спортивных результатов.
При закаливании холодом, ледяной водой также поражаются сосуды. Холодовая нагрузка является сильнейшим стрессом, который сопровождается выбросом в кровь адреналина и гормонов надпочечников глюкокортикоидов. При стрессе надпочечники сразу выбрасывают глюкокортикоиды, которые, распространяясь с кровью, быстро запускают максимальные по интенсивности процессы производства энергии, прежде всего в клетках сосудистого русла. Поражаются, прежде всего, малые сосуды и капилляры, клетки которых не адаптированы к высокой нагрузке. При пораженной сосудистой стенке и высокой концентрации глюкокортикоидов другой гормон адреналин проявляет сильное тромботическое действие. Закаливание ведет к поражению капилляров и омертвению ткани. Глюкокортикоиды также подавляют иммунитет. Это необходимо помнить прежде всего при лечении рака, астмы, бронхолегочных заболеваний, аллергии, парадонтоза, гайморита, ревматизма, артритов и других болезней. Какой выход? Использовать кратковременное мягкое закаливание теплой и прохладной водой при ощущениях комфорта. Но лучше сначала освоить эндогенное дыхание и тогда организм подскажет оптимальные условия для комфортного закаливания.
Голодание вполне заслуженно пользуется популярностью во многих странах. Это понятно, поскольку наблюдаются определенные успехи. О неприятных последствиях лечебного голодания известно немного. Но новые знания о работе клеток подсказывают, что голодание небезопасно для сосудов (2). И это подтверждается достаточным количеством примеров.
Свободнорадикальное окисление в клетках, не останавливающееся никогда, беспрерывно сжигает жиры и другие вещества мембран. Но они должны своевременно восполняться согласно генетической программе. С переходом на голодание концентра-ция жирных кислот и других расходуемых веществ клеточных мембран в крови начинает падать. Наблюдения показывают, что у большинства людей жирные кислоты мобилизуются из запасов со значительным запаздыванием. Оно может быть постоянным в период всего голодания. Также крайне ограничены запасы белков, ферментов, микроэлементов, взамен утраченных в результате свободно-радикального окисления. А потому уже в первые дни голодания начинают разрушаться мембраны клеток, образующих сосудистую стенку, со всеми вытекающими последствиями. Поражаются, прежде всего, сосуды головного мозга, почек, сердца, нижних конечностей (если предусмотрены продолжительные прогулки), пищеварительного тракта. Переход на эндогенное дыха-ние позволяет более успешно проводить голодание, поскольку повышается скорость мобилизации жиров из депо. Для эндоген-нодышащих людей может быть рекомендовано суточное голодание. Но более эффективным является ежедневное 17-18 часо-вое голодание (легкий ужин в 18 часов, дыхание в 22 часа и завтрак в 12 часов при двухразовом питании).
ДЫХАНИЕ И ПИТАНИЕ
Приоритет энергетической концепции выдвигает дыхание на передний план. Но несвоевременное и нерациональное питание может резко снизить эффект дыхания. Уже сказано, что энергия (электроны) и кислород продуцируются только в реакции свободнорадикального окисления. Все другие процессы в организме идут с потреблением энергии и кислорода. Пищеварение является главным потребителем энергии и кислорода. На его нужды тратится около 50-60% суточного производства энергии. Рациональное питание должно решить главную задачу: необходимо уменьшить затраты энергии на пищеварение. Для этого, во-первых, необходимо в полной мере использовать собственные ферменты, помогающие максимально расщеплять питательные вещества уже во рту. Это достигается соблюдением известных правил питания: есть только при ощущении голода, не есть при болезнях, не пить во время еды, тщательно пережевывать и смачивать слюной пищу. Во-вторых, использовать ферменты пищи, т. е. предпочитать сырую пищу (например, овощи, фрукты) вареной.
Самым оптимальным временем для дыхания является интервал с 21 до 23 часов. В этом случае обеспечивается наилучший эффект от дыхания. К примеру, эффективность утреннего дыхания оценивается в 3-5 раз ниже. Наиболее продуктивно иммунная система работает с 22 до 7 часов. Это связано с тем, что уровень главных антагонистов иммунной системы гормонов глюкокортикоидов в это время самый низкий. Ночью, в состоянии покоя, функционирование основной массы клеток резко снижено. Поэтому энергетический потенциал организма, достигнутый за счет дыхания, используется преимущественно активно функционирующими клеткам иммунной системы. Наивысший эффект обеспечивается, если к моменту дыхания на тренажере произошло полное усвоение пищи, что сопровождается легкостью и желанием поесть. Ужин должен быть легким и не позднее 4 часов до дыхания. После занятия есть не рекомендуется до утра. Ночь - главное время активной работы иммунной системы и следует для этого создать самые лучшие условия.
Появляющиеся в публикациях сообщения о лечении жировой диетой! вызывают определенный интерес. Однако многие рецепты требуют критического осмысливания. Теория эндогенного дыхания в этой связи дает ясные ответы. Все ненасыщенные жиры, быстро расщепляющиеся и проникающие в кровь, могут быть полезны. Наиболее полезными из известных продуктов являются подсолнечное и льняное масло и низкоплавкие жиры рыб (скумбрия, лосось, сельдь, сардины и др.). Главные критерии полезности масел: степень ненасыщенности жирных кислот (чем выше, тем лучше), температура плавления (чем ниже, тем лучше). Однако технологии лечебного применения масел теоретически не разработаны. С созданием теории и технологии эндогенного дыхания возникли условия для решения такой задачи. Тем более в России уже несколько лет широко применяется метод лечения рака Н. В. Шевченко (7) с использованием масляно-спиртовой эмульсии. Изучение механизма, обеспечивающего полезный результат при приеме масляно-спиртовой эмульсии показало, что эффект может быть увеличен более чем в 10 раз. Для этого прием эмульсии должен быть совмещен с дыханием. Разработана технология "энергетического питания". Речь идет о принципиально новом питании, применение которого надежно повышает уровень клеточной энергетики и обогащает ткани кислородом. Компоненты смеси: 40-45% спиртовой раствор и масло, подсолнечное или льняное. Энергетические показатели (степень ненасыщенности жирных кислот) льняного масла превышают подсолнечное в 1,4 раза. Оливковое масло значительно уступает подсолнечному и не рекомендуется в качестве компонента энергетического питания. В зависимости от массы тела рекомендуются следующие соотношения масло / спиртовой раствор (мл): до 60 кг -- 25/35, 70 кг -- 30/45, 80 кг -- 35/50, 90 кг и выше - 40/60. Компоненты эмульсии заливаются в мерную бутылочку с герметичной пробкой. Эмульсия тщательно и энергично взбивается (2 минуты), выливается в рот и глотается. Прием эмульсии осуществляется только натощак.
Другие способы лечебного приема масел являются менее эффективными. Прием спирто-масляной эмульсии обеспечивает быстрое расщепление масла в двенадцатиперстной кишке и транспортировку жирных кислот в кровь. Благодаря такому способу решается задача значительного повышения в крови концентрации жирных кислот. Лечебно-оздоровительный эффект ненасыщенных жирных кислот, поступивших в кровь, объясняется с использованием методологии эндогенного дыхания. Польза от приема эмульсии при дыхании на тренажере более чем в 10 раз выше, чем при обычном дыхании. Такие выводы получены по результатам многочисленных натурных экспериментов, в которых участвовали сотни людей. Но очевидность таких заключений вытекает из логики новой концепции дыхания. Спирто-масляную эмульсию следует принимать непосредственно перед дыханием. Для профилактики и лечения заболеваний рекомендуется принимать эмульсию 1 раз в день. При лечении рака и других тяжелых заболеваний, а также с целью восстановления кровотока и растворения бляшек, возможен двукратный прием масла по методике, совмещенной с дыханием. Следует иметь в виду, что прием масла переводит организм на более высокий уровень энергетики, обмена, иммунного статуса. Это необходимо учитывать при лечении бронхиальной астмы, хронического бронхита и легочных заболеваний. Возникающие вследствие более высокого иммунного статуса воспаления бронхов могут привести к спазмам.
В заключение следует отметить, что:
1) эндогенное дыхание является самым эффективным средством управления фундаментальными процессами жизнеобеспечения организма: энергетикой, обменом, иммунным статусом.
2) при внешнем дыхании организм имеет неустранимые недостатки, которые закономерно ведут к заболеваниям и старению:
-поражению кровеносных сосудов и других тканей, обусловленное сверхконцентрированным производством энергии энергодефициту,
- тканевой гипоксии,
- иммунодефициту.
3) эффективность дыхания может быть значительно повышена при рациональном питании и оптимальном времени дыхания в суточном биологическом цикле.ЛИТЕРАТУРА
Петракович Г. Н. Свободные радикалы против аксиом. Новая гипотеза о дыхании. Биополе без тайн.- М: Русская мысль 2, 1992.
Фролов В. Ф. Эндогенное дыхание - медицина третьего тысячелетия. Новосибирск, 2000.
Климов А. Н., Никульчева Н. Г. Липиды, липопротеиды, атеросклероз. СПБ.: Питер, 1995.
Облывач А. В. Патофизиология кислотно-основного и газового гемостаза, Ужгород, 1993.
Стрелков Р. Б., Чижов А. Я. и др. Прерывистая нормобарическая гипоксия в гинекологии, акушерстве и педиатрии.- М, 1999.
Шевченко Н. В. Рак: безнадежных больных нет.- М, 1998.
ЛЕЧЕБНО-ОЗДОРОВИТЕЛЬНОЕ ДЫХАНИЕ НА ТРЕНАЖЕРЕ ФРОЛОВА В МЕДИЦИНСКОЙ ПРАКТИКЕ
Зинатулин С. Н. Главный врач медицинского центра "Динамика". Новосибирск
"Дыхательный тренажер Фролова"® предназначен для проведения дыхательных упражнений с целью профилактики и лечения различных заболеваний, повышения адаптационных возможностей организма. Дыхательный тренажер позволяет проводить тренировки дыхательной мускулатуры с созданием сопротивления в фазу вдоха и в фазу выдоха в режиме "адаптационного дыхания" гипоксически-гиперкапнической газовой смесью, что стимулирует иммунно-приспособительные механизмы, обеспечивает активацию физиологических реакций, улучшает обмен веществ. "Дыхательный тренажер Фролова"® рекомендован к применению в медицинской практике приказом МЗ РФ № 311 в 1995 г. Основными показаниями к применению дыхательного тренажера являются: хронический бронхит, бронхиальная астма, эмфизема легких, очаговый туберкулез, стенокардия, остеохондроз, гипертоническая болезнь, заболевания опорно-двигательного аппарата.
Многолетняя практика применения "дыхательного тренажера Фролова"® показала, что эта методика оказывает положительное влияние на весь организм. При систематическом применении "дыхательного тренажера Фролова"® значительно улучшается состояние нервной системы, функции капилляров, улучшаются обменные процессы даже на фоне гормональной патологии (климакс, диабет, ожирение и пр.). Применение "дыхательного тренажера Фролова"® позволяет улучшить состояние здоровья и качество жизни тяжелобольных людей, инвалидов, лиц пожилого и старческого возраста, минимизировать расходы на лекарства, улучшить качество ремиссии заболеваний, уменьшить частоту и тяжесть рецидивов хронических заболеваний. Простота выполнения упражнений на "дыхательном тренажере Фролова"® делает доступной эту методику для самого широкого круга лиц, в том числе и для малоподвижных больных, детей-инвалидов.
Научные исследования показывают, что процесс дыхания охватывает весь организм.Дыхание клеток (окислительные процессы) лежит в основе жизни клеток органов и тканей. На биологическом уровне дыхание человека объединяет, гармонизирует биохимические, физиологические процессы, активно участвует в регуляции гомеостаза, создает "эуритмию организма". Ведущее, регулирующее, координирующее значение дыхания в процессах жизнеобеспечения становится абсолютно понятно при анализе тех биологических процессов, психофизиологических состояний, с которыми оно связано.Взаимосвязь дыхания с различными процессами организма
ДЫХАНИЕ
Биологические процессы Психофизические состояния Насыщение крови кислородом Психические: сознание, сон, память психоэмоциональный тонус и т.п. Утилизация кислорода клетками Физические: Интенсивность окислительно-восстановительных процессов уровень вентиляции и газообмена, микроциркуляция, Метаболизм углекислоты и СО:, интенсивность реакций в цикле трикарбоновых кислот функциональные резервы кардиореспира-торной системы. Кислотно-щелочное равновесие Физическая работоспособность (утомляемость, выносливость) Водно-солевой обмен Диапазон и активность (мобильность) адаптационных реакций, механизмов долговременной адаптации. Терморегуляция И эта ведущая физиологическая функция, важнейший биологический процесс полностью доступен для произвольной регуляции уже с дошкольного возраста, благодаря высокой степени обучаемости дыхательной системы. Известно, что дыхательные упражнения улучшают не только функцию легких, но и работу всех органов. Таким образом, применение дыхательного тренажера Фролова позволяет улучшить восстановление нарушенных функций легких и сердца, головного мозга, кожи и других органов. И к тому же систематические упражнения на "дыхательном тренажере Фролова"® улучшают обмен веществ, кровообращение, активность иммунной системы.
Такое разнообразие физиологических, биохимических эффектов объясняется тем, что в процессе дыхательной гимнастики на тренажере Фролова используется несколько лечебных факторов. Благодаря особенностям тренажера и методики во время упражнений выполняется дыхание в условиях измененной воздушной среды (со снижением кислорода и повышением углекислого газа), с сопротивлением на вдохе и на выдохе, с замедлением дыхания, удлинением выдоха. Эти измененные условия дыхания вызывают реакции нашего организма. Эти реакции носят неспецифический характер, то есть проявляются в обязательном порядке, независимо от заболеваний, охватывают весь организм, способствуют восстановлению тех отклонений, которые имеются в организме, и даже омоложению организма.
Поэтому "Дыхательный тренажер Фролова"® рекомендуется для оздоровления людей, имеющих множественные заболевания, для тех, кто физически ослаблен и не может переносить активных видов физкультуры, для тех больных, кто неизбежно вынужден быть в состоянии гиподинамии (после травм, инсультов и т. п.).
Методика позволяет подбирать режим тренировки дыхания с учетом индивидуальных особенностей больных и поэтому возможна для массового применения. Этому также способствует простота основных элементов дыхательной гимнастики, что очень важно для обучения данной категории больных.
Дыхательная гимнастика на "Дыхательном тренажере Фролова"® является эффективной формой респираторного тренинга, объединяющей все основные факторы, тренирующие систему дыхания и адаптационные механизмы организма человека, это сочетанный респираторный тренинг - СРТ. Гидравлическое сопротивление дыханию на выдохе (легко дозируемое пациентом) является принципиальной особенностью и ведущим фактором действия дыхательной гимнастики на тренажере. Сочетанный респираторный тренинг на тренажере (СРТ) реализует синергетический эффект тренирующих факторов (механизм действия аналогичен нелекарственным способам воздействия таким как гомеопатия, нормобарическая гипоксия, интервальная гипоксическая тренировка, активационная терапия).
Дыхательная гимнастика на тренажере как вариант акхивационной терапии позволяет эффективно улучшать метаболизм и тканевое дыхание, регенеративные процессы и поэтому имеет широкие показания к применению в клинической медицине.
ПРИМЕНЕНИЕ "ДЫХАТЕЛЬНОГО ТРЕНАЖЕРА ФРОЛОВА"® В МЕДИЦИНСКОЙ ПРАКТИКЕ
Применение тренажера в медицине имеет большой круг показаний, что обусловлено процессами, развивающимися в организме в результате действия факторов респираторного тренинга. Конкретная практическая работа с пациентами в возрасте от 2,5 до 94 лет, с различными заболеваниями, показывает, что данный вид воздействия на организм человека вызывает полисистемные изменения состояния организма, адаптивную перестройку метаболизма на фоне улучшения оксигенации тканей и восстановле-ния активности иммунной системы. Этот целостный процесс реабилитации организма имеет определенную специфику, которую мы оцениваем как процесс саногенеза, сопровождающийся определенными клиническими феноменами (саногенетическими реакциями).
Данный метод оздоровления имеет универсальное значение и поэтому успешно применяется при различных заболеваниях как в виде монотерапии, так и в сочетании со всеми видами лекарственной, физиотерапии, в период подготовки к операции, в послеоперационном периоде, а также как эффективный способ профилактики.
МЕТОДИЧЕСКИЕ ВОПРОСЫ ОБУЧЕНИЯ ПАЦИЕНТОВ
РЕГУЛЯЦИИ ДЫХАНИЯ НА "ДЫХАТЕЛЬНОМ ТРЕНАЖЕРЕ ФРОЛОВА"®
Обязательным условием для применения "дыхательного тренажера Фролова"® у больных должна быть предварительная беседа. В ходе беседы необходимо понятно, доступно объяснить все основные механизмы лечебного влияния тренажера на организм человека вообще и подробнее объяснить влияние методики на конкретные заболевания, которые имеются у данного пациента. При этом, во время беседы желательно, используя простые схемы, рисунки, конкретно показать человеку основные элементы функциональ-ной дыхательной системы, движения диафрагмы, легких при дыхании, особенности дыхания на "дыхательном тренажере Фролова"®. Далее полезно определить тип дыхания пациента: грудной, смешанный (реберно-диафрагмальный), диафрагмальный. Очень важно наглядно показать пациенту отличие диафрагмального дыхания от других и помочь понять, почувствовать, освоить предлагаемый способ диафрагмального дыхания (с удлинением выдоха). Этот методический момент затруднителен для пожилых больных с грудным типом дыхания и для больных с ожирением, выраженной жировой прослойкой в области живота, со слабыми мышцами живота, для больных, длительно страдающих запорами.
В процессе дыхательной гимнастики на тренажере формируется диафрагмально-релаксационный паттерн дыхания. Отметим, что диафрагма является единственной специализированной дыхательной мышцей, диафрагма - это "мускул вдоха", сокращение ее обеспечивает изменение давления в брюшной и грудной полости, растяжение легких. Во время выдоха диафрагма находится в расслабленном состоянии, естественный, спокойный нефорсированный выдох происходит вследствие эластичности ткани легких, изменений давления в грудной и брюшной полости. Кроме того диафрагма выполняет и другие функции.
Функции диафрагмы:
а) статическая - тонус диафрагмы, выравнивание внутригрудного и
внутрибрюшного давления;
б) динамическая - респираторная (поверхностное и глубокое дыхание);
в) кардиоваскулярная - подвижность диафрагмы и положение сердца,
динамика внутригрудного и внутрибрюшного давления, стимуляция венозного оттока из печени;
г) моторно-пищеварительная - влияние на движения желудка, желчного пузыря, кишечника, динамика внутрибрюшного давления.
Таким образом, диафрагмальное дыхание является наиболее оптимальным типом дыхания. Диафрагмальное дыхание - врожденный тип oдыхания, мы рождаемся с этим типом дыхания. Но отсутствие культуры дыхания, гигиены дыхания, навыков саморегуляции дыхания, а также переедание, эмоциональные стрессы, курение, алкоголь, беременность, глубокодыхательные гимнастики способствуют нарушению естественного, диафрагмального типа дыхания, приводят к формированию грудного или смешанного типов дыхания. Восстановление диафгармального типа дыхания - обязательное условие респираторного тренинга на тренажере, оно доступно для любого человека, полезно при заболеваниях легких, сердца, органов пищеварения и др.
Для успешного обучения диафрагмальному дыханию полезно провести несколько проб в различных физиологических положениях (стоя, сидя с прямой спиной, полусидя или лежа, откинувшись назад, лежа на спине, лежа на боку). После обучения необходимо убедиться, как пациент понял и как правильно выполняет предлагаемый тип диафрагмального дыхания. Учитывая психологические особенности обучаемой группы пациентов желательно, чтобы до начала дыхательных упражнений на "дыхательном тренажере Фролова"® они 5-10 дней практиковали диафрагмальное дыхание без аппарата. Для этого можно рекомендовать 4-6 раз в день (по 5-10 минут на одно занятие) лежа или полулежа выполнять диафрагмальное дыхание (вдох-выдох) с произвольной длительностью фаз дыхательного цикла. При этом лучше заниматься натощак или через 2 часа (и более) после приема пищи.
Это очень важный методический момент - только правильно выполняя диафрагмальное дыхание пациент сможет получить хорошие результаты оздоровления с "дыхательным тренажером Фролова"®. После этого можно начинать аппаратные упражнения - регуляцию дыхания на "дыхательном тренажере Фролова"®. Обучение методике дыхания на тренажере желательно начать с обучения методики выдоха, а затем переходить к обучению в основном режиме дыхания (вдох и выдох через воду). На
этом этапе пациенту объясняется смысл ПДА (продолжительности дыхательного акта), основные правила тренировочного процесса. Предлагается в течение некоторого времени проводить дыхательную гимнастику в облегченном варианте - вдох через нос, выдох в воду. При этом возможно заниматься 2-3 раза в день по 5-7 минут для закрепления навыка диафрагмального дыхания. При условии хорошего самочувствия и правильном выполнении дыхательного упражнения можно переходить к тренировкам в основном режиме (вдох и выдох через воду).
АДАПТАЦИОННЫЙ ПЕРИОД
Дыхательная гимнастика на тренажере является нагрузкой на ведущие физиологические системы организма - кардиореспираторную и нервную, вызывает ответную реакцию и соответствующие изменения во многих органах и системах.
Этот сочетанный респираторный тренинг является необычным воздействием на организм, не имеющий готовых адаптационных реакций на подобное воздействие. Большая часть наших пациентов сейчас (примерно 2/3) - это люди пенсионного возраста с многолетним стажем 3-5 и более заболеваний, принимающие длительно 3-4 (и более) препаратов ежедневно.
Естественно, что резервные возможности организма в этих случаях минимальны и сложно прогнозировать реакции организма на дыхательные тренировки. Поэтому обосновано выделение специально адаптационного периода в начале респираторного тренинга и облегченных, адаптированных вариантов упражнений на тренажере, определение группы ослабленных больных (группы риска). Такая тактика позволяет подобрать безопасный вариант занятий, соответствующий минимальному объему функциональных резервов пациентов этой группы.
Задачи адаптационного периода:
-изучение физиологических реакций во время дыхательных упражнений на тренажере;
-отработка техники диафрагмального дыхания; адаптивная перестройка питания и режима дня;
-подбор оптимального режима занятий (уровень резистивной нагрузки, длительность дыхательных упражнений, время выдоха, периодичность занятий).
Адаптированные варианты позволяют успешно выполнять дыхательную гимнастику даже самым ослабленным больным - с дыхательной недостаточностью, недостаточностью кровообращения, в послеоперационном периоде и т. п.Адаптированные режимы дыхательной гимнастики на ТДИ-01
Режим Объем воды Вдох Выдох Время занятий Время выдоха Частота в день 1. 12 мл Через нос Через воду в тренажер 3 мин. 3 - 4 сек. 2-3 2. 15 мл Через нос В ТДИ-01 3 - 5мин. 3 - 4 сек. 2-3 3. 18 мл Через нос В ТДИ-01 5 - 10 мин. 6 - 10 сек. 1-2 4. 12 мл Через воду (нос закрыт) В ТДИ-01 5 - 10 мин. 6 - 10 сек. 1-2 5. 16-18 мл Через воду В ТДИ-01 5 - 10 мин. 6 -10 сек. 1-2 Основной режим дыхательной гимнастики изложен в Инструкции Минздрава РФ.
Нагрузки, которые получает пациент при тренировках в условиях адаптированных режимов, по уровню гипоксии - гиперкапнии, сопротивления дыханию меньше, чем в основном варианте и вызывают "мягкие", слабые адаптационные реакции. Это исключает возможность стрессовых реакций (респираторного стресса) и тяжелых физиологических, биохимических изменений в организме в процессе адаптации и саногенеза.
Внимание! Допустимо использовать иные объемы воды (12, 17, 19 мл), так же как и возможны иные показатели выдоха. Но важно соблюдение главного принципа - постоянного, постепенного повышения уровня тренирующих факторов и длительности тренировки.
Длительность адаптационного периода обычно 5-7 дней, для тяжелобольных 2-3 недели (и более), особенно для больных с нарушениями ритма и проводимости, тяжелыми формами бронхиальной астмы, эпилепсии, сахарного диабета и т. п.
Изучение физиологических реакций организма конкретного больного проводим на основании контроля частоты дыхания и пульса, артериального давления, субъективных ощущений. Контроль ЧД, АД и пульса проводим перед дыхательной гимнастикой, через 5, 30 и 120 минут после занятия. Значительное (на 30% и более) увеличение контрольных параметров, неприятные и прогностически опасные субъективные ощущения (появление или усиление аритмии, гипогликемических состояний, сильных головокружений, ауры и т. п.) свидетельствуют о предельно возможных нагрузках для данного пациента, о необходимости уменьшить нагрузки (объем воды, время, частоту занятий, продолжительность выдоха).
Диафрагмальное дыхание необходимо дополнительно тренировать примерно 60% пациентов. Для этого проводятся дополнительные занятия. Обычно через 2-3 часа после еды или утром натощак пациент тренирует дыхание так, "чтобы на вдохе живот выходил вперед, надувался, а при выдохе втягивался". Удобно это дыхательное движение отрабатывать в положении лежа на спине (или полулежа), положив ладонь на область пупка - "на вдохе поднимаем ладонь".
При этом обращаем внимание пациентов на то, что диафрагмальное дыхание является основным типом дыхания и в течение суток, после дыхательной гимнастики, а вспомогательную дыхательную мускулатуру "отключаем от дыхания", "грудью не дышим в покое". Для этого можно специально использовать упражнение на расслабление дыхательной, скелетной мускулатуры, или механический способ - тугое бинтование, пояс на грудную клетку, корсет. Перестройка питания - необходимое условие для успешного освоения дыхания на тренажере Фролова. Поскольку дыхание диафрагмальное, то необходимо ограничить объем принимаемой пищи во время ужина. В этом случае основное занятие вечером проходит успешно, дыхание выполняется легко, без напряжения.
К категории "группы риска" мы относим пациентов, имеющих низкие резервные возможности организма. Это больные с плевро-диафрагмальными спайками, грыжами диафрагмы и живота, последствиями ранений легкого и диафрагмы, операций на органах брюшной полости и спаечной болезнью, желчно-каменной болезнью, мочекаменной болезнью, опущением органов брюшной полости, аномалиями развития органов брюшной полости, с кистой яичников, после пульмонэктомии, лобэктомии, с пороками сердца, эмфиземой, бронхоэктатической болезнью, с нарушениями ритма сердца и проводимости, признаками легочно-сердечной недостаточности, после инфаркта и инсульта, с тяжелыми гормональными нарушениями (диабет, климакс, тиреотоксикоз и пр.), с эпилепсией (судорожный синдром). В эту группу можно также включить пациентов, перенесших шок, тяжелые полостные операции, химиотерапию, лучевую терапию (в течение года до начала занятий).
Процесс саногенеза, очищения клеток, реабилитации организма начинается с первых занятий сразу в большинстве органов и тканей. Наиболее активно обычно реагирует ЦНС и самый "слабый" орган. При методически верном выполнении дыхательной гимнастики оздоровление происходит достаточно комфортно. В отдельных случаях мы наблюдали значительное ухудшение состояния пациентов, которое условно можно отнести к осложнениям. Условно - потому, что эти реакции очень часто спровоцированы пациентами в результате нарушения режима занятий и рекомендаций врача. Клинически эти "осложнения" протекают как выраженные обострения имевшихся ранее заболеваний.ОСНОВНЫЕ ОШИБКИ БОЛЬНЫХ
1. Произвольно дозируют объем воды, заливаемой в тренажер - "на глазок", ложками. Нужно использовать шприц или мерный стаканчик.
2. Нерегулярно занимаются, в разное время суток. Нужно дышать на тренажере через 2,5-3 часа после "легкого" ужина, перед сном.
3. После дыхательной гимнастики принимают пишу, много, активно двигаются. Прием пищи после дыхательных тренировок разрешается больным с нарушениями углеводного обмена (диабет, гипогликемия). Активная физическая работа - после ночного отдыха.
4. Преждевременно увеличивают время тренировок, ПДА - занимаются
несколько раз в день (3-5) - таким образом вызывают дыхательный, респираторный стресс и нарушения в функции отдельных органов и систем. Необходимо постепенно увеличивать занятия и ПДА, соблюдая правило "через силу, через не могу - не дышать".
5. Преждевременно снижают, отменяют дозы лекарств после систематического приема. Уменьшение, отмена лекарств, проводится врачом только после объективного обследования.
6. Преждевременно увеличивают физические нагрузки (особенно после инфаркта миокарда, при нарушениях ритма сердца). Необходимо постепенное увеличение двигательной активности.
7. Недостаточно внимательны к коррекции диеты. Следует адаптировать
питание к потребностям организма на фоне "эндогенного дыхания".
ДОПОЛНИТЕЛЬНЫЕ МЕТОДИЧЕСКИЕ РЕКОМЕНДАЦИИ
Во время респираторного тренинга иногда возникает потребность откашляться, освободить полость рта от слюны. Поэтому возможны перерывы на 1-2 мин., во время которых больной вынимает мундштук для того, чтобы откашляться, сплюнуть или сглотнуть слюну. В начале выдоха воздух как бы "выдувается" щеками (щеки слегка раздуваются), живот активно поджимается в конце выдоха легким усилием мышц или рукой. При поджатии живота рукой ладонь (кулак) помещается под пупок и выполняется легкое давление в направлении снизу вверх, к пупку. В конце выдоха давление руки прекращается. Наблюдения за пациентами показывают, что чем лучше выполнено поджатие живота в конце выдоха, тем лучше, эффективнее выполняется вдох.
Если на гипоксическом этапе при порционном дыхании в перерыве между микровыдохами во время выполнения "толчка" животом происходит подсос через нос - необходимо продолжать занятие, отключая нос от дыхания пальцами. Если во время этого движения происходит подсос воздуха через тренажер, то для исключения подсоса воздуха через тренажер на время "толчка" животом между микровыдохами можно полностью перекрывать (0,5-/ сек.) языком отверстие мундштука.
Возможно выполнение вдоха замедленно, (за 4-5 сек.) одним вдохом, или замедленно порциями по 2-3 сек. у больных группы риска.
В этих случаях поджатие живота выполняется с умеренным усилием мышц (или с умеренным давлением руки), нежелательно максимально втягивать живот в течение 3-5 недель тренировок. Такая тактика дыхательных движений позволяет исключить нежелательные последствия со стороны органов брюшной полости.
Возможны перерывы в занятиях на 1-3 дня (по объективным причинам).
ОБЩИЕ ПРИНЦИПЫ ДЫХАТЕЛЬНОЙ ГИМНАСТИКИ НА "ДЫХАТЕЛЬНОМ ТРЕНАЖЕРЕ ФРОЛОВА"®
Главным принципом дыхательной гимнастики на "дыхательном тренажере Фролова"® является медленное, постепенное усиление тренирующего воздействия на органы дыхания, на организм в целом. При этом с первых же дней нужно ориентировать больных на соблюдение безопасных условий занятий. Следует особо обратить внимание пациентов, что не нужно "напрягаться", "дышать на пределе". Если возникает чувство утомления, усталости, напряжения, беспокойства и т. п., то нужно прекратить занятие. Таким пациентам можно рекомендовать регулярно (один раз в 7-10 дней) делать перерыв в дыхательных тренировках и дышать 2 раза в день, уменьшив время одного занятия (например - вместо 20 минут дышать 2 раза по 10 минут).
В случае, если пациенты ослаблены и с трудом выполняют предлагаемый вариант тренировки даже 1 раз в сутки полезно дополнительно рекомендовать 2-3 раза в день (по 5-10 минут) упражнения в безаппаратном диафрагмальном дыхании. Для таких пациентов затруднительно освоение "порционного" дыхания, поэтому возможна длительная практика дыхательных упражнений в режиме одного непрерывного выдоха. В случае, если по показаниям необходимо проведение тренировок в режиме "порционного" выдоха, необходимо специально очень подробно объяснить и показать методику порционного "выдоха". Для этих больных необходимо использовать следующий вариант.
Пациент отдельно выполняет тренировку (в режиме одного непрерывного выдоха) в течение 15-20 минут. Затем выполняется перерыв на 3-5 минут. После этого пациент (закрыв нос 2 пальцами) выполняет тренировку с порционным выдохом (с той же ПДА). На это обычно уходит 7-10 дней. После того, как Вы убедитесь, что пациент правильно выполняет методику порционного выдоха, можно все занятия проводить в этом режиме.
При наличии хронических легочных заболеваний, профессиональной или возрастной патологии легких уже со второй недели можно сочетать дыхательные тренировки с проведением ингаляций в дневное время. Больные с заболеваниями органов дыхания составляют примерно половину наших пациентов. Это объясняется традиционным подходом - "дыхательная гимнастика необходима при нарушениях функции дыхания".
ОСНОВНАЯ ГРУППА ЗАБОЛЕВАНИЙ
Хроническая обструктивная болезнь легких (ХОБЛ), бронхиальная астма (БА), хронический бронхит, профессиональные заболевания легких (силикоз, асбестоз, бериллиоз и др.), эмфизема, состояние после операций на легком, бронхоэктатическая болезнь, туберкулез легких.
Механизмы реабилитации пульмонологических больных в процессе СРТ на тренажере объясняется с учетом всех факторов тренировки. Основные из них:
- улучшение дренажной функции бронхов;
- устранение бронхоспазма, экспираторного коллапса мелких бронхов;
- вибромассажный эффект респираторного тренинга на бронхи и легочную ткань;
- оптимизация альвеолярной вентиляции, вентиляционно-перфузионного соотношения;
- улучшение тканевого дыхания, устранение гипоксемии и гипоксии тканей;
- восстановление нормальной функции иммунной системы в результате
адаптации к гипоксии и развития реакций активации и тренировки;
- адаптация дыхательного центра, артериальных хеморецепторов к гипоксии, гиперкапнии;
- регуляция частоты дыхания (биоэкономичность функции внешнего дыхания).
По оценке академика Чучалина А. Г. (1998 г.) в России насчитывается около семи миллионов больных бронхиальной астмой, из них около одного миллиона больных с тяжелым течением бронхиальной астмы. Бронхиальная астма рассматривается как хроническое воспалительное заболевание дыхательных путей вне зависимости от степени тяжести. Концепция медикаментозной терапии подробно разработана специалистами НИИ пульмонологии. Дыхательная гимнастика для больных с астмой необходима как эффективное средство реабилитации, дополняющее базисную терапию. Тренировки дыхания путем создания положительного давления в конце выдоха конкретно показаны при бронхиальной астме, т. к. улучшают проходимость бронхов и нормализуют газообмен. Эти упражнения, по мнению специалистов НИИ пульмонологии показаны во все периоды болезни (при обострении и в ремиссии).
Исследования у больных бронхиальной астмой среднетяжелого течения (профессор, д.м.н. Балуда М. В., г. Москва) показали эффективность респираторного тренинга. Лечебно-оздоровительный эффект заключается:
1. В улучшении бронхиальной проходимости и снижении повышенной
воздушности легких, что связано с создаваемым аппаратом ТДИ-01 положительным давлением на выдохе, приводящим к предупреждению экспираторного коллапса мелких дыхательных путей и снижению выраженности трахео-бронхиальной дискинезии.
2. В восстановлении нарушенных вентиляционно-перфузионных отношений и оптимизации газообмена.
3. Противовоспалительном действии, реализуемом через снижение свободно-радикального окисления липидов в результате гиперкапнического действия тренажера ТДИ-01, обуславливая тем самым снижение гиперактивности дыхательных путей, что ускоряет достижение клинической ремиссии.
Для пациентов этой группы сложным является адаптационный период (5-10 дней). Им также необходимо помочь в коррекции саногенеза (очищение бронхов, легких), подбором фитопродукции, массажа и т. п. Коррекция базисной терапии проводится с учетом функции внешнего дыхания и газообмена.
КАРДИОЛОГИЯ
Применение дыхательной гимнастики на тренажере у кардиологических больных имеет широкие показания, обусловлено взаимодействием дыхательной и сердечно-сосудистой систем в жизнеобеспечении организма. Эффекты, возникающие вследствие адаптации к гипоксии-гиперкапнии, сопротивлению дыханию благотворно сказываются на функциональном состоянии и резервах сердечно-сосудистой системы.
Основные механизмы реабилитации кардиологических больных:
- улучшение оксигенации крови и тканей; улучшение утилизации кислорода;
увеличение плотности сосудистой сети в сердце, емкости коронарного русла;
- увеличение концентрации миоглобина в миокарде;
- улучшение микроциркуляции.
Основную группу кардиологических заболеваний составляют стенокардия, постинфарктный кардиосклероз, миокардиодистрофия, нарушение ритма и проводимости, гипертоническая болезнь. Пациенты с пороками сердца, после аортокоронарного шунтирования, с кардиостимуляторами занимаются под непосредственным контролем врача-специалиста.ИШЕМИЧЕСКАЯ БОЛЕЗНЬ СЕРДЦА
Стенокардия. Пациенты с ишемической болезнью сердца успешно осваивают методику в основном режиме. Адаптированные режимы респираторного тренинга используются у пациентов пожилого возраста, с тяжелыми формами стенокардии, имеющими симптоматику недостаточности кровообращения, или тяжелые сопутствую-щие заболевания - нарушение ритма, проводимости, сахарный диабет, бронхиальную астму и т. п. В процессе саногенеза возможны кратковременные эпизоды кардиалгии, обусловленные восстановлением коронарного кровообращения и тканевой рецепции. Эти эпизоды кратковременны, легко контролируются ЭКГ, ФКГ и др. методами, не требуют медикаментозной коррекции или изменения режима дыхательной гимнастики.
Более тяжелые реакции, по типу "обострение болезни" возникают вследствие нарушения режима дыхательной гимнастики или режима дня. Пациенты, чувствуя улучшение, вопреки рекомендациям врача либо быстро уменьшают дозы коронаролитиков и др. препаратов (или вообще прекращают прием лекарств), либо увлекаются физическими тренировками (длительная ходьба, интенсивная зарядка, активная физическая работа на даче, в подсобном хозяйстве и пр.). В таких случаях возникают более тяжелые, чем раньше приступы болей в сердце, ухудшение ЭКГ.
В этом случае следует исключить все физические нагрузки, кроме необходимой активности для самообслуживания, подобрать адекватную дозу препаратов, время занятия уменьшить на 10-25%, ПДА уменьшить на 5-10 сек., стабилизировать состояние пациента в течение 7-10 дней. После стабилизации состояния - постепенное увеличение режима занятий при обязательном регулярном наблюдении (в течение 1,5 мес. - каждые 7-10 дней).
Полная отмена кардиологических препаратов у таких больных обычно проводится при ПДА 10 минут и более, после тщательного ЭКГ обследования (холтермониторирова-ние, ЭКГ с нагрузкой и т. п.), биохимического контроля. После отмены препаратов необходимо ориентировать пациента на очень четкое соблюдение графика тренировки дыхания, режима питания, физических нагрузок, распорядка дня. Желательно, первые 3 месяца после отмены препаратов ежемесячная консультация кардиолога, далее - по необходимости (минимум 2 раза в год).
Инфаркт миокарда. Постинфарктный кардиосклероз. При инфаркте миокарда возможно использование дыхательной гимнастики уже в подостром периоде в адаптированных режимах на фоне необходимой медикаментозной терапии. Адаптационные процессы у пациентов этой группы развиваются медленнее. Применение тренажера в данном случае позволяет уменьшить негативные последствия гиподинамии, а положительный "психотропный эффект" (улучшение сна, общего тонуса) облегчает проведение активирующей, позитивной психотерапии, формирование установки на активную реабилитацию. В подобных клинических ситуациях особенно рельефно проявляется значение респираторного тренинга как основы саногенетической психотерапии.
При постинфарктном кардиосклерозе процессы адаптации к гипоксии оказывают терапевтический эффект: увеличивается количество коронарных капилляров в области рубца, увеличивается количество коллагеновых волокон в области рубца (прямой структурный след адаптации к гипоксии). При этом возможно практически полное восстановление порога фибрилляции, устранение экстрасистол, восстановление сократительной функции миокарда. Реакции саногенеза, возможные осложнения, способы контроля и коррекции состояния пациентов, а также лекарственной терапии аналогичны описанным при стенокардии.
Опыт работы с пациентами, перенесшими 2, 3 инфаркта, аорто-коронарное шунтирование, протезирование митрального клапана, имплантацию кардиостимулятора показывает доступность данной формы дыхательной гимнастики для этой группы больных, ее значительный терапевтический потенциал и перспективность применения данного вида дыхательных упражнений при ишемической болезни сердца.
Нарушение ритма и проводимости. Эти состояния чрезвычайно чувствительны к изменениям дыхания и очень инертны. Для реабилитации пациентов с нарушениями ритма и проводимости характерно уменьшение тяжести сопутствующей симптоматики (проявления церебрального атеросклероза, вегето-сосудистой дистонии, ожирения, язвенной болезни) и замедленный регресс основного заболевания.
Стабильное улучшение ритма и проводимости обычно наблюдается при высоких показателях ПДА (на 4-5 месяц занятий). Обязателен систематический ЭКГ контроль, своевременная коррекция дозы антиаритмических и других препаратов.
ГИПЕРТОНИЧЕСКАЯ БОЛЕЗНЬ
Применение тренажера у пациентов обычно соответствует общим принципам. Пациенты с неосложненными формами гипертонической болезни легко осваивают основной режим занятий. Для пациентов с гипертонической болезнью в сочетании с выраженным атеросклерозом, с патологией почек, другими тяжелыми заболеваниями необходимо соблюдать адаптированные режимы дыхания. Всем пациентам с гипертонической болезнью необходим постоянный контроль АД (для своевременной коррекции режима занятия и гипотензивной терапии). Оптимальная форма контроля - ежедневно, перед дыхательной гимнастикой и после дыхания (через 10 мин., 30 мин. и 2 часа).
В процессе адаптации организма к новым условиям дыхания в процессе тренировок возможны гипертензивные реакции, которые чаще возникают вследствие повышения сократительной способности сердца, отчасти как результат действия гиперкапнического стимула. При условии хорошего самочувствия пациента эти реакции не требуют коррекции режима дыхания и лекарственной терапии
В случае субъективного (и объективного) ухудшения состояния пациента возможен перерыв на 1-3 дня в занятиях, лекарст-венная (или иная) коррекция гипертензивной реакции (криза) соответственно характеру криза, общей и локальной симптоматике (церебральной, кардиальной и пр.), либо ограничение режима тренировки - сократить время занятий или объем воды.
Выраженные саногенетические реакции гипертензивного типа обычно характерны для пожилых больных при наличии сопутствующего атеросклероза, при заболеваниях почек, сердца, на фоне перестройки гормональной функции - даже на фоне физиологического течения климакса, при ожирении II-IV ст., тиреотоксикозе, посттравматической энцефалопатии.
НЕВРОЛОГИЯ
В реабилитации неврологических больных существенное значение имеют улучшение микроциркуляции, трофики тканей, улуч-шение сна, психоэмоционального тонуса, в отдельных случаях (рассеянный склероз, миастения) - активация иммунной системы.
Остеохондроз: тренировки дыхания выполняются как в фазе обострения, так и в ремиссии. Большое значение имеет выбор удобного положения - лежа, полулежа, на боку, на спине, можно рекомендовать валик под поясницу (бок), под шею - для лучшего расслабления мышц. Для лиц с патологией шейного отдела позвоночника и сопутствующими нарушениями церебрального крово-тока полезно 20-30 минут после дыхательной гимнастики не вставать, не ходить (для исключения ортостатических реакций).
Реакция саногенеза, как правило, проявляется локальной симптоматикой - слабые ноющие, болезненные ощущения, длятся 2-5 дней, легко купируются обычной терапией (массаж, мази, аппликации и пр.). Более рельефны реакции саногенеза при поражении периферических нервов на фоне остеохондроза - тянущие, ноющие боли, парестезии в зоне инервации. Подобные реакции также хорошо облегчаются известными средствами и способами, длительность их 10-14 дней ("реабилитация" нерва).
Вегетососудистая дистопия, мигрень. В работе Вейн А. М, Молдовану И. В. ("Нейрогенная гипервентиляция") подробно показана связь полиморфной клинической симптоматики вегетодистонии с гипервентиляционным синдромом, гипокапнией.
Пациенты с вегетодистонией, церебральными "ангиоспазмами", мигренью обычно легко осваивают методику дыхания, быстро получают значительное улучшение эффекта дыхательной гимнастики зависят от усиления транспортной системы крови за счет биохимической корректировки и косвенно - за счет усиления сердечно-сосудистой системы. Реакции саногенеза обычно протекают "субклинически", без выраженных субъективных ощущений (постепенное улучшение), в отдельных случаях отмечается легкое чувство "тяжести" в голове после тренировки дыхания, кратковременное ощущение легкой эйфории.
Рассеянный склероз, миастения и т. п.
При подобных тяжелейших заболеваниях нервной системы дыхательная гимнастика на ТДИ-01 помогает пациентам поддерживать в хорошем состоянии соматические функции, стабилизировать уже ослабленные функции нервной системы.
Мы считаем, что респираторный тренинг эффективен как способ, устраняющий многие негативные последствия гиподинамии при таких тяжелых состояниях как рассеянный склероз, миопатия, миастения, посттравматические поражения позвоночника, спинного мозга, головного мозга, после инсультов. Мы полагаем возможным начинать дыхательную гимнастику через 1-1,5 мес. после ишемического инсульта, через 1,5-2 мес. после геморрагического.
ХИРУРГИЯ, ТРАВМАТОЛОГИЯ
В клинике хирургических заболеваний тренажер может эффективно использоваться в предоперационной подготовке и в послеоперационном периоде. В случае операций на органах брюшной и грудной полости естественно возможно некоторое изменение методики - медленный, плавный вдох и медленный, не максимальный выдох. Возможно ограничение времени тренировки (7-12 минут), выполнение ее 2 раза в сутки.
При заболеваниях сосудов - эндартериит, атеросклероз, варикозное расширение вен мы неоднократно отмечали значительное улучшение функций сосудов, что позволяло уменьшить прием дорогостоящих препаратов, отказаться от плановых операций.
По данным исследований уже через 12-15 занятий у больных с облитерирующим атеросклерозом сосудов нижних конечностей отмечается улучшение состояния, больные способны проходить большие расстояния. К 20-25 дню лечения уменьшаются боли при движении, потепление конечностей. По данным реовазографии и ультразвуковой допплерографии: значительно улучшаются показатели кровотока.
В травматологии тренажер эффективно используется как способ компенсации гиподинамии. Улучшение газообмена, микроциркуляции, оксигенации крови и тканей благотворно влияет на восстановление функций опорно-двигательного аппарата.
ГИГИЕНО-ДИЕТИЧЕСКИЙ РЕЖИМ
Систематические дыхательные тренировки на тренажере, определенным образом улучшая обменные процессы, позволяют расширять двигательный режим и полезно, в целях оздоровления, к дыхательным упражнениям добавить общеизвестные упражнения лечебной физкультуры. Но при выполнении физических упражнений желательно контролировать дыхание так, чтобы сохранялся диафрагмальный тип дыхания и дыхание выполнялось через нос.
Режим сна обычно не изменяется, но если в отдельных случаях вечернее занятие ухудшает засыпание или человек засыпает позже, чем обычно, то можно рекомендовать отменить вечернее проведение дыхательных тренировок и перенести их на утро. Особое внимание пациентов необходимо обратить на то, что дыхательные тренировки улучшают обмен веществ и возможно изменение аппетита, изменение потребности в различных веществах и продуктах. При этом отмечается значительное уменьшение потребления пищи и снижение веса в случае ожирения.
Обычно после вечерних дыхательных упражнений пища не принимается до утра, но для тяжелобольных (и для больных сахарным диабетом) при появлении чувства голода необходимо принять небольшую порцию пищи, так как состояние голода (гипогликемии) для них нежелательно и даже может быть опасно.
Учитывая, что дыхательные упражнения на тренажере улучшают активность иммунной системы, нет особой необходимости в активных формах закаливания. Поэтому для инвалидов, тяжелобольных людей, лиц пожилого возраста в дополнение к дыхательным упражнениям на тренажере можно рекомендовать такие "мягкие", простые способы закаливания, как воздушные ванны, контрастный душ, горячие обтирания.
К тому же хронические состояния сопровождаются многолетней гиподинамией, негативно влияющей на различные системы организма. Также для этих пациентов характерно многолетнее употребление сразу нескольких видов лекарств (полипрагмазия) и различные нарушения обмена веществ. Это также приводит к различным патологическим процессам, дополняющим и отягощающим основные заболевания, нарушая экологию ("эндоэкологию") организма, работу капилляров, тканевое дыхание, ослабляя иммунную систему.
Психологической особенностью данной категории больных является определенный комплекс эмоций, знаний, психологических установок, связанных с многолетними страданиями, частыми госпитализациями, малоэффективным или безуспешным лечением даже "суперсовременными", дорогими лекарствами и аппаратами, чувство обреченности, одиночества, безнадежности. При этом нередко снижается психический потенциал личности пациента, он теряет инициативу, веру в себя, в возможности полного или частичного восстановления здоровья, социальной активности, к тому же страдают и такие психические функции как память, внимание, активность мышления, способность к концентрации внимания, четкой, произвольной регуляции движений. Весь этот комплекс проблем отягощается многолетними хроническими проблемами экологии и социальными условиями.
Естественно, для борьбы с заболеваниями, для лечения болезней необходимы лекарства, операции, врачебная, медицинская помощь. Но даже в социально благополучных странах при наличии большого числа врачей и огромном ассортименте лекарств велико число больных, инвалидов, и в целом население Земли "стареет" год от года. Для восстановления утраченного здоровья, физиологических резервов организма, его адаптационных (приспособительных) возможностей нужны не только лекарства и операции, но и простые, доступные и достаточно эффективные методики оздоровления.
При наличии многолетних хронических заболеваний, при наличии инвалидности, у лиц пожилого и старческого возраста в человеческом организме происходят различные изменения. Но при этом наблюдаются и общие, типичные, характерные черты. Как правило, в этих случаях значительно снижаются физиологические резервы организма, так сказать "запас жизненных сил", уменьшаются адаптационные способности человека, т. е. активные усилия самого больного. В этом направлении наиболее эффективны, как показывает многовековая практика, естественные способы и методы оздоровления, использующие природные факторы, так сказать натуропатия.
В ряду различных природных факторов широко известны и популярны такие методы, как "Солнце, воздух и вода" (закаливание), лечебные продукты (апитерапия, фитотерапия, питание, минеральные воды), движение (лечебная физкультура) и дыхательные упражнения. В практике различных народов традиционно дыхательные упражнения использовались в самых различных целях у взрослых и детей. Исторический опыт народной и академической медицины показал универсальное влияние дыхательных упражнений при различных заболеваниях у взрослых и детей. Но тем не менее положительное влияние лечебных дыхательных упражнений малоизвестно у населения и недостаточно широко применяется врачами.
В связи с этим специфика лечебной и реабилитационной работы определяется тяжестью имеющейся патологии и осложнений от проведенного ранее лечения, постоянным ухудшением, снижением физиологических резервов, адаптационных возможностей организма, патологическими изменениями личности пациента, негативными социальными факторами.
Таким образом, необходимо постоянно учитывать все эти негативные факторы и в организации помощи больным постоянно учитывать и биологические, и психологические, и социальные факторы, особое внимание уделять объективному контролю за состоянием больных и своевременной коррекции лекарственной терапии, диеты и т. п.
ПРОЦЕСС САНОГЕНЕЗА, СПОСОБЫ КОНТРОЛЯ, АНАЛИЗ РЕЗУЛЬТАТОВ
Регулярные занятия на "дыхательном тренажере Фролова"® способствуют усилению естественных механизмов самоочищения различных органов и тканей. Этот общий адаптационный процесс, процесс восстановления здоровья, можно определить как процесс саногенеза. При этом периодически возможны определенные реакции со стороны пораженных органов: очищение легких и придаточных пазух носа, кишечника и почек, и др. Обычно эти реакции протекают в легкой форме и для их коррекции достаточно обычных способов (диета, травы, массаж).
Непосредственно сами тренировки дыхания переносятся хорошо. Обычно во время дыхания на тренажере у пациентов возможно появление чувства "легкой нехватки воздуха", увеличение слюноотделения, кратковременное легкое головокружение, чувство тепла в руках, ногах. Наиболее сложными реакциями является периодическое повышение артериального давления после тренировок дыхания или кратковременные сердцебиения. Если подобные реакции возникают постоянно или очень выражены - это требует уменьшения нагрузки во время дыхания или прекращения занятий на 2-4 дня.
Необходимо, чтобы пациент ежедневно вел записи, отмечая свои показатели дыхания и самочувствия, прием лекарств, свои вопросы по методике. Задачей методиста (медсестры) или врача является анализ общих закономерностей процесса саногенеза, выявление индивидуальных особенностей организма, подробное, квалифицированное описание уникальных случаев оздоровления.
Рекомендуется на каждого пациента оформить карту динамического наблюдения (см. Приложение 1) .
Основными способами контроля и самоконтроля в домашних условиях являются общедоступные тесты: АД, частота пульса, дыхания, ПДА, температура тела, вес. Температуру тела и вес можно измерять один раз в 7-10 дней, остальные показания желательно измерять ежедневно (до и после занятия на дыхательном тренажере). Прием лекарств обычно регулируется врачом по состоянию пациента. Обычно первоначальное уменьшение приема лекарств проходит легко, а снижение доз лекарств наполовину, в 3-4 раза и более требует длительного времени. Особенно осторожно следует снижать дозы таких лекарств, как кортикостероиды, инсулин, антиаритмические и противосудорожные препараты. Анализ результатов применения "дыхательный тренажер Фролова"® рекомендуется проводить ежемесячно с учетом особенностей состояния больных.РЕЗУЛЬТАТЫ ПРИМЕНЕНИЯ
ИНДИВИДУАЛЬНОГО ДЫХАТЕЛЬНОГО ТРЕНАЖЕРА ТДИ-01
У БОЛЬНЫХ БРОНХИАЛЬНОЙ АСТМОЙ
Доктор медицинских наук, профессор Балуда М. В.,
к.м.н. Демидов Ю. И., к.м.н. Серов В. В.,
Кафедра внутренних болезней № 3 (зав. кафедрой - академик РАМН,
профессор, доктор медицинских наук Соколов Е. И.) Московского
медицинского стоматологического института. Москва.
К. м. н., зав. научно-проблемной биохимической лабораторией Разин А. С.
Целью настоящего исследования явилось изучение воздействия индивидуального тренажера ТДИ-01 на респираторную систему при осуществлении комплексной терапии больных бронхиальной астмой среднетяжелого течения (ступень 3) в фазе нестабильной ремиссии (стихающего обострения). Для достижения указанной цели были поставлены следующие задачи:
1. Сравнение эффективности общепринятой терапии и комплексного подхода, включающего использование дыхательного тренажера ТДИ-01 в совокупности с медикаментозным лечением у больных бронхиальной астмой.
2. Оценить влияние гиперкапнической тренировки с тренажером ТДИ-01
на клинические проявления бронхиальной астмы, состояние вентиляции легких, газообмен и процессы перекисного окисления липидов.
3. Апробировать рекомендуемую методику использования индивидуального тренажера (Фролова) в комплексной терапии бронхиальной астмы среднетяжелого течения (ступень 3) в фазе нестабильной ремиссии (стихающего обострения).
При решении поставленных задач было обследовано 20 больных бронхиальной астмой.
Основную группу обследованных составили 12 пациентов (6 мужчин и 6 женщин), средний возраст 43,9 года, у 11 больных имела место экзогенная бронхиальная астма среднетяжелого течения ступень - 3 и 1 наблюдаемый страдал эндогенной формой астмы (аспириновый вариант) с элементами атопии к эпидермальным, пыльцевым антигенам (ступень 3).
В контрольную группу вошли 8 человек, которые по основным параметрам отбора (диагноз заболевания, форма, стадия, возраст и пол) не отличались от основной. Различия заключались в том, что лица, входившие в основную группу, осуществляли методику оздоровительной коррекции дыхания гиперкапнической тренировкой с помощью аппарата ТДИ-01.
Обследование пациентов осуществлялось в стационаре (СПГМиМ) на 10-12 день после их поступления в пульмонологическое отделение, при ликвидации острых проявле-ний бронхиальной астмы и по прекращении применения короткого курса системных глюкокортикоидов, парентерального введения симпатомиметиков и ксантиновых производных. Таким образом, пациенты на момент нашего исходного обследования и начала применения дыхательного тренажера ТДИ-01 в основной группе находились в стадии нестойкой ремиссии, в связи с чем все наблюдаемые больные продолжали прием ингаляционных глкжокортикоидов (преимущественно ингакорт в суточной дозе 1 500 мкг), бронходилататоров короткого действия (беротек, вентолин в суточной дозе 600 - 800 мкг), пролонгированных теофиллинов (теопэк 0,3 2 раза в день).
Для изучения состояния респираторной системы осуществлялись специальные инструментальные методы обследования с использованием аппаратов "Трансферскрин-2" и "Бодискрин-2" фирмы "Эрих Егер" (Германия). Последние включали в себя: спирометрию, пневмотахикометрию. бодиплетизмографию и определение трансфер-фактора окиси углерода (диффузионной способности легких) в режиме устойчивого состояния. К специальным лабораторным методам мы отнесли анализ состояния системы "перекисное окисление липидов - антиоксидантная защита", с расчетом содержания вторичных продуктов свободнорадикапьного окисления липидов (малонового диальдегида) в эритроцитах (МДА эр) и плазме (МДА пл) (метод Гончаренко М. С., 1985) и вычислением отношения АОА к сумме МДА эр и МДА пл для оценки функциональной антиоксидантной обеспеченности организма (ФАО). Статистическая обработка результатов проводиласть по непараметрическим критериям Вилкоксона и вариационной статистики с использованием t-критерия Стьюдента.
Учитывая существенное значение психологического настроя больных бронхиальной астмой и необходимость активного вовлечения их в лечебный процесс с целью терапии, нами были предварительно проведены разъяснительные беседы с каждым пациентом.
Согласно инструкции лица основной группы за 10-12 дней пребывания в стационаре под нашим контролем достигли длительности дыхательного цикла около 20 секунд и количеством используемой жидкости (физиологический раствор) для создания дополнительного сопротивления на вдохе и выдохе до 20 мл. Средняя продолжительность тренировочных занятий составили 20 мин. 2 раза в сутки.
Оценка исходного состояния респираторной системы в основной и контрольной группе осуществлялась нами в фазе стихающего обострения основного заболевания (на 10-12 день поступления больных в стационар), в основной группе с этого времени наряду с патогенетической и симптоматической терапией выполнялась лечебно-оздоровительная программа с использованием тренажера ТДИ-01 в течение последующих 10-12 дней пребывания в стационаре. У лиц контрольной группы применялась общепринятая терапия, включающая ингаляционное введение симпатомиметиков, глюко-кортикоидов и прием пролонгированных теофиллинов. На 24-25 день пребывания пациентов в стационаре, последние переводились на амбулаторное лечение, больные основной группы продолжали использовать тренажер ТДИ-01. Через 1 месяц после выписки из стационара нами проводилась повторная оценка состояния респираторной системы у больных в 2-х анализируемых группах.
При исходном функциональном исследовании дыхательной системы у пациентов основной и контрольной группы зафиксировано умеренное нарушение вентиляции по обструктивному типу с структурными сдвигами общей емкости легких (ОЕЛ), сопровождающегося ростом остаточного объема (ООЛ) (гипервоздушность), что обуславливало значимые вентиляционно-перфузионные несоответствия, выражающиеся в достоверном снижении фактора переноса СО в устойчивом состоянии (Тф СО ус). В основной и контрольной группе при исходном обследовании статистически значимых различий между скоростными, объемными показателями и величинами газообмена выявлено не было (таб. 1).Таблица 1
Динамика показателей функции внешнего дыхания у больных
бронхиальной астмой (ступень № 3) в зависимости от программы лечения
Показатели Основная группа (12 человек) Группа контроля (8 человек) Исходно После курса лечения Исходно После курса лечения ЖЕЛ 87.3±3,3% 100,0±4,6%* 85,7±5,2% 79,2±4,4% ns ООП 151,4±6,8% 117,2±7,1%* 147,6±3,8% 151,6±4,8% ns ОЕЛ 107,7±8,1% 105,2±7,6%* 99,9±9,6% 96,7±8,6% ns ОВФ1 66,8±4,2% 87,8±3,3%* 66,0±5,9% 62,8±4,2% ns МОС 75 50,6±4,6% 74,6±2,6%* 51,7±2,8% 46,7±5,2% ns МОС 50 41,1±3,9% 65,3±2,9%* 38,0±2,7% 32,2±4,6% ns МОС 25 39,2+4,3% 63,6±3,3%* 40,8±3,6% 35,0±6,3% ns Тфус 64,1+3,6% 77,1±3,1%* 66,6±5,1% 63,3±4,2% ns Через 1 месяц в основной группе нами зафиксирована достоверная положительная динамика скоростных показателей компьютерного анализа петли "поток-объем", ликвидация легочной гиперинфляции (ООЛ достиг нормальных и условно нормальных значений 117,2 + 7,1%) (Приложение 2). Указанные благоприятные сдвиги вентиляции легких обусловили статистически значимую положительную динамику газообмена в легких, что выражалось в увеличении ТФ СО ус, последнее являлось свидетельством улучшения соответствия вентиляции и кровотока в различных участках легких.
Напротив, в контрольной группе показатели вентиляции и газообмена не претерпе-
ли значимых положительных сдвигов на фоне общепринятой терапии и продолжали находиться на уровне умеренных/значительных отклонений от нормы.
Положительные сдвиги функции внешнего дыхания в основной группе сочетались с позитивными клиническими данными, которые характеризовались: снижением частоты диспноэ в течение суток, улучшением сна (снижением ночных приступов удушья), увели-чением толерантности к физической нагрузке, повышением субъективного порога воспри-ятия одышки (2 пациента самостоятельно осуществляли неоднократные успешные попыт-ки купирования затрудненного дыхания с помощью тренажера ТДИ-01). Вышеуказанные клинические сдвиги и положительная динамика функциональных показателей позволила нам при повторном обращении больных снизить дозу ингаляционных глюкокортикоидов с 1 500 мкг до 1 000 мкг и индивидуально уменьшить кратность приема симпато-миметиков.
В контрольной группе клинические данные и показатели ФВД не претерпели сколько-нибудь позитивных изменений, в связи с чем пациентам было рекомендовано и в последующие 2 месяца сохранить базисную патогенетическую и симптоматическую терапию в прежнем объеме.
При изучении системы "перекисное окисление липидов - антиоксидантная защита" исходно в основной и контрольной группе нами зафиксировано состояние оксидантного стресса, выражавшееся в существенном подъеме уровня вторичных продуктов липопероксидации, особенно МДАэр, что свидетельствовало о значительной глубине деструктивных изменений биологических мембран клеток у плазмы крови и находилась в пределах нормальных значений в обеих группах, однако, в условиях столь существенного роста свободно-радикального окисления функциональная антиоксидантная обеспеченность организма резко снижалась.
Динамика показателей системы "перекисное окисление липидов -
антноксидантная защита" у больных бронхиальной
астмой в зависимости от программы лечения
s - динамика на фоне терапии статистически значима
ns - динамика на фоне терапии статистически незначима
* - различия с контрольной группой статистически значимы
На фоне проводимого лечения в основной группе отмечено статистически значимое снижение вторичных продуктов перекисного окисления липидов, что привело к росту показателя функциональной антиоксидантной обеспеченности организма (ФАО). В контрольной группе нами отмечены положительные сдвиги в системе ПОЛ/АОЗ, однако, последние статистически значимого характера не имели. Следует отметить, что и по прошествии 1 месяца после выписки из стационара, как в основной, так и в контрольной группе сохранялось, тем не менее, существенное напряжение в анализируемой гомеостатической системе, поскольку, как показатель МДАэр, так и величина ФАО не достигли нормальных значений, хотя антиоксидантная обеспечен-ность организма в основной группе была достоверно выше контрольного.
Таким образом, полученные результаты позволяют сделать предварительное заключение о положительном влиянии дыхательного тренажера ТДИ-01 на респираторную систему больных бронхиальной астмой сред-1 нетяжелого течения в фазе стихающего обострения, лечебно-оздоровительный и реабилитационный эффект которого заключается:
1. В улучшении бронхиальной проходимости и снижении повышенной
воздушности легких, что, вероятно, связано с создаваемым аппаратом ТДИ-01 положительным давлением на выдохе, приводящим к предупреждению экспираторного коллапса мелких дыхательных путей и снижению выраженности проявлений трахео-бронхиальной дискинезии;
2. Восстановлении нарушенных вентиляционно-перфузионных отношений и оптимизации газообмена;
3. Противовоспалительном действии, реализуемом через снижение свободно-радикального окисления липидов в результате гиперкапнического действия тренажера ТДИ-01, обуславливая тем самым снижение гиперактивности дыхательных путей, что ускоряет достижение клинической ремиссии.
Раскрытие других механизмов воздействия тренажера ТДИ-01 на респираторную систему больных бронхиальной астмой и подтверждение приведенных нами данных требует проведения дальнейших углубленных исследований, включающих динамическую пикфлоуметрию, определение реактивности дыхательных путей на фоне применения дыхательного тренажера (Фролова) и анализа комплекса гомеостатических систем организма (в том числе и протеазноингибиторного баланса). Нам представляется весьма перспективным использование аппарата ТДИ-01 в лечении бронхиальной астмы и особенно при сочетании последней с гипервентиляционным синдромом, а также у больных хроническим обструктивным бронхитом и эмфиземой легких.
К ВОПРОСУ О ВКЛЮЧЕНИИ ДЫХАТЕЛЬНЫХ ТРЕНИРОВОК
С ИСПОЛЬЗОВАНИЕМ АППАРАТА ФРОЛОВА
В КОМПЛЕКС ЛЕЧЕБНЫХ МЕРОПРИЯТИЙ У БОЛЬНЫХ
С БРОНХИАЛЬНОЙ АСТМОЙ
Марьянова О. В., Основина И. П., Чейда А. А., Елъникова Т. В.
Ивановская государственная медицинская академия,
Областная клиническая больница. Иваново.
Включение методов респираторной физиотерапии в комплекс лечебных мероприятий является перспективным патогенетически обоснованным направлением при составлении лечебных и реабилитационных программ у пульмонологических больных. Целью нашего исследования было определение целесообразности применения тренировок на аппарате ТДИ-01 у пациентов с бронхиальной астмой (БА) в период обострения, на стационарном этапе.
Нами проведено обследование 24 пациентов (12 мужчин, 12 женщин) в возрасте от 16 до 60 лет с БА средней тяжести, поступивших в пульмотерапевтическое отделение ОКБ в стадии обострения. Наряду с купированием обструктивного синдрома и назначением ступенчатой схемы медикаментозной терапии в комплекс лечебных мероприятий включались групповые занятия на дыхательных тренажерах. Контрольную группу составили 6 пациентов с БА, получавшие только лекарственную терапию. В таблице отражена динамика пиковой скорости выдоха (ПСВ) по данным пикфлоуметрии у пациентов обеих групп.
Динамика показателя пиковой скорости выдоха в процессе лечения у больных бронхиальной астмой
* В скобках указан прирост показателя ПСВ (в процентах), по сравнению с исходным значением показателя.
Как следует из приведенных в таблице данных, к 5 дню лечения у пациентов группы наблюдения на фоне респираторных тренировок произошел рост показателя ПСВ до +18,8 %, тогда как в контрольной группе он составил +6,3 %. К 14 дню лечения (10 сеанс дыхательных тренировок) изменение ПСВ достигло статистически достоверных величин и составило +30,9 %, в контрольной группе +18,7 %. Увеличение значения ПСВ в 1-й группе до 94,6 % свидетельствует о большой эффективности проводимого комплексного лечения.
Анализ динамики показателя ПСВ в группе наблюдения, проведенный с учетом пола, возраста и давности заболевания, позволил выявить следующие особенности. Так у женщин процент прироста ПСВ в ходе лечения составил +37,8 %, тогда как в группе мужчин +23,7 %. Наиболее "эффективной" возрастной группой оказались пациенты 31-45 лет (+33,2 %). Вполне закономерен более выраженный результат лечения у больных с давностью заболевания до 5 лет (от 33 % до 35,6 %), в группе пациентов со "стажем" более 5 лет - лишь 20,5 %.
Выводы и практические рекомендации
1. Включение дыхательных тренировок с использованием аппарата ТДИ-01 в комплекс лечебных мероприятий является эффективным и патогенетически обоснованным компонентом лечения бронхиальной астмы.
2. В стадии обострения и неполной ремиссии заболевания респираторные
тренировки должны быть направлены на коррекцию газового метаболизма и повышение потенциала дыхательной мускулатуры.
3. Наиболее перспективным следует считать начало использования респираторных тренировок в стадии неполной ремиссии в щадящем режиме с последующим расширением режима нагрузок на этапе реабилитации.
4. Начало занятий, их теоретическое обоснование, постановка техники выполнения процедур должны проводиться под руководством врача (возможно, в рамках "школы пульмонолога") под контролем основных показателей функции дыхания.
5. Опыт применения дыхательного тренажера показывает, что занятия,
особенно на начальном этапе, необходимо проводить в малых группах (3-4 человека), а формирование их проводить с учетом возраста пациентов, давности заболевания, степени дыхательных расстройств.
РОЛЬ И МЕСТО ГИПОКСИЧЕСКИ-ГИПЕРКАПНИЧЕСКИХ
ТРЕНИРОВОК С ИСПОЛЬЗОВАНИЕМ ТДИ-01 В СТУПЕНЧАТОЙ
ТЕРАПИИ ОБОСТРЕНИЯ БРОНХИАЛЬНОЙ АСТМЫ
Калинина О. В., Основина И. П., Марьянова О. В.
Факультет последипломного профессионального образования.
Кафедра физиотерапии. Ивановская государственная медицинская
академия. Областная клиническая больница. Иваново
Бронхиальная астма - одна из основных проблем пульмонологии. Наряду с базисной терапией существуют различные немедикаментозные методы лечения и профилактики обострения бронхиальной астмы (БА). Дополнение ими рациональной фармакотерапии существенно улучшает эффективность купирования основных синдромов.
Целью исследования была клинико-функциональная оценка приоритетов использования различных методов немедикаментозной коррекции обострения БА и оптимизация этапности ее применения. Для решения поставленных задач проведен анализ эффективности лечения у 134 пациентов, проходящих лечение по поводу обострения БА на базе пульмотерапевтического отделения ОКБ. Для оценки использовали пикфлоуметрию (ПСВ), данные электронейромиографии респираторных мышц и диафрагмы (ЭНМГ), а также исследование вегетативного статуса по анализу вариабельности ритма сердца (ВРС) на основании программы "Поли-Спектр".
I группа больных (24 человека), наряду с медикаментозной терапией, получала групповые занятия на тренажере ТДИ-01, II - группа (25 человек) - чрескожную электростимуляцию мышц диафрагмы (чЭСДм), 111 группа (50 человек) - процедуры "ритмического теплового воздействия на назолабиальную зону с аппарата "ВитаТерм-1". Контрольную группу составили 25 пациентов, получавших только медикаментозную терапию. Все группы были сопоставимы по полу, возрасту, давности и тяжести процесса.
При сравнительной оценке результатов лечения по вентиляционному показателю - пиковой скорости выдоха (ПСВ), отражающему степень обструкции дыхательных путей, наилучшие результаты были достигнуты в группе больных с использованием тренировок на аппарате ТДИ-01 (таблица 1). Как следует из полученных результатов, градиент прироста ПСВ в этой группе был достоверно высок +30,9% (р<0,05). Причем, динамика ПСВ зависела от пола, возраста и давности заболевания: он выше у женщин - +37,8%, тогда как у мужчин +23,7%. Наиболее "эффективной" возрастной группой оказались пациенты 31-45 лет при давности заболевания до 5 лет (+33.2%), в группе пациентов со стажем более 5 лет +20,5%
Таблица 1
Динамика показателя ПСВ в процессе лечения обострения бронхиальной астмы
Группы больных Исходное значение ПСВ Значение ПСВ, 5-й день лечения Значение ПСВ, 14-й день лечения 1 . Пациенты с ТДИ-01 (n=24) 63,7% 83,0% (+19,3%) 94,6% (+30,9%, р<0,05) 2. Пациенты с ЧЭСДм (n=25) 60,1% 68,9% (+8,8%) 77,7% (+17,6%) 3 . Пациенты с ВитаТерм-1 (n=50)
Контрольная группа (n=25)
62,4%
50,9%
-
57,2% (+6,3%)
74,2% (+11,8%)
64,6% (+13,7%)
Согласно данным ЭНМТ, наибольшая положительная динамика отмечена в группах больных, получавших процедуры с применением прибора "ВитаТерм-1" и тренажера Фролова. Четко прослеживается возрастание М-ответа диафрагмы на 25-30% и восстановление активности других респираторных мышц, по сравнению с исходными значениями, а также наблюдается тенденция к устранению дискоординации в работе основной и дополнительной дыхательной мускулатуры. Использование термопульсации, вместе с тем, приводило к формированию нестойкого положительного эффекта. Имеется небольшой клинический опыт (5 пациентов) по последовательному применению данных факторов при купировании обострения, позволивший добиться стойкого положительного результата, благодаря устранению дисбаланса регуляции мышечной деятельности на первых этапах, а также закрепить и усилить достигнутый эффект.
При оценке вегетативного статуса мы пришли к выводу о высокой эффективности применения тренажера Фролова и аппарата "ВитаТерм-1" по оригинальной методике симпатикотонического режима стимуляции. Удалось восстановить эутонию при исходной парасимпатикотонии, по данным анализа ВРС. Причем, более значительные положительные сдвиги имели место при использовании тренировок на аппарате Фролова.
ВЫВОДЫ
Таким образом, выбор метода немедикаментозной коррекции обострения БА зависит от стадии и выраженности процесса. Исходя из приоритета вентиляционных расстройств по обструктивному типу на раннем, наиболее активном этапе обострения, наряду с базисной медикаментозной терапией, наиболее целесообразным считаем применение более мягких, но эффективных средств коррекции, а именно аппарата "ВитаТерм-01" с учетом вегетативного дисбаланса. Видимо, применение ритмической термопульсации на назолабиальную область блокирует поток афферентных импульсов с дыхательных мышц, в результате чего восстанавливается эфферентный путь передачи сигнала из ЦНС на диафрагму и ее функция, а также устраняется дисбаланс вегетативной нервной системы. Использование на данном этапе чЭСДм организационно затруднено, клинически неэффективно и возможно лишь на этапе реабилитации при сохраненных резервных возможностях респираторной мускулатуры, по данным ЭНМГ. Применение тренировок на аппарате ТДИ-01 также затруднено из-за нестабильности состояния пациентов, а также выраженности вентиляционно-респираторных расстройств, требующих часто методик реанимационной терапии.
На этапе стихающего обострения представляется оптимальным подключение к терапии тренировок на аппарате Фролова, оказывающих многофакторное воздействие на компоненты патогенеза обострения БА. Использование тренажера в гипоксически-гиперкапническом дозируемом по нагрузке режиме позволяет ускорить индукцию ремиссии и перейти к следующему этапу терапии - собственно реабилитации, к выработке эндогенного дыхания. В этом плане представляется важным не только достижение пролонгации межприступных интервалов у пациентов с БА, но и профилактика и терапия такого грозного осложнения, как синдром утомления дыхательной мускулатуры, лежащий в основе прогрессирующей дыхательной недостаточности.
ВОЗМОЖНОСТИ ПРИМЕНЕНИЯ АППАРАТА ТДИ-01
В КОРРЕКЦИИ СИНДРОМА УТОМЛЕНИЯ ДЫХАТЕЛЬНОЙ
МУСКУЛАТУРЫ БОЛЬНЫХ БРОНХИАЛЬНОЙ АСТМОЙ
Калинина О, В., Основина И. П., Марьямова О. В.
Факультет последипломного профессионального образования. Кафедра
физиотерапии. Ивановская государственная медицинская академия.
Областная клиническая больница. Иваново.
Всё больший интерес в последние годы вызывает исследование физиологической роли дыхательной мускулатуры в формировании компенсированных и декомпенсированных нарушений вентиляции и газообмена у больных с заболеваниями органов дыхания. Мышечная респираторная система при целом ряде заболеваний становится неспособной осуществлять свою насосную функцию, усугубляя тем самым нарушения процессов вентиляции и газообмена в легких (Юсевич Ю. С., 1964; Clark et al., 1969; Чучалин А. Г., Айсанов 3. Р., 1987-1998).
У лиц, длительно страдающих БА, возникает практически пожизненная необходимость в повышенной физической нагрузке респираторных мышц, что сопровождается повышенной затратой энергии (Fitting J. W. et al., 1990). Эта напряженная работа дыхательной мускулатуры направлена на коррекцию альвеолярной гипоксии. Создается своеобразный порочный круг: для обеспечения потребления кислорода при альвеолярной гипоксии развивается компенсаторная повышенная работа респираторного мышечного аппарата, с другой стороны, чтобы длительное время выполнять эту напряженную мышечную работу, требуется повышенный приток кислорода.
Дыхательные мышцы при перегрузке устают так же, как и другие мышцы организма человека (Criee С. Р., 1989). Среди жалоб больных БА ведущее место занимает одышка. С патофизиологической точки зрения, субъективное восприятие больным одышки, как правило, соответствует процессу утомления дыхательной мускулатуры.
Под утомлением дыхательной мускулатуры в настоящее время понимают снижение сократительной силы и выносливости респираторных мышц, являющееся результатом значительного повышения объема выполняемой работы (Соколов А. В., Сычев В. Н., 1997). Это не одномоментный, а постепенно развивающийся процесс, который определяется не только тяжестью выполняемой работы, но и ее длительностью (Ambro-sio Metal., 1990).
Лечение утомления респираторных мышц является одной из самых сложных проблем внутренней медицины.
В последние годы все большее внимание уделяется немедикаментозным методам терапии синдрома утомления дыхательной мускулатуры.
Целью исследования было определение целесообразности применения различных физических факторов для коррекции синдрома утомления дыхательной мускулатуры у больных с БА.
Для решения поставленных задач проведен анализ эффективности лечения у 125 пациентов с БА. Больные были выделены в 3 группы:1 группа - 50 человек, получавших в комплексе с базовой медикаментозной терапией чрескожную электростимуляцию диафрагмы (чЭСДм); 2 группа - 50 больных, в комплекс лечения которых был включен тренажер Фролова (ТДИ-01); 3 группа - 25 пациентов, получавших только лекарственную терапию. Все исследовательские группы были сопоставимы по полу, возрасту, давности и тяжести заболевания. Для оценки проводимого лечения использовали данные пикфлоуметрии (ПСВ), анализ вариабельности ритма сердца (ВРС), данные электронейромиографии дыхательных мышц.
При анализе полученных данных мы получили более высокий и достоверный прирост ПСВ +30,9% в исследовательской группе, где применялся ТДИ-01, тогда как прирост ПСВ в 1 и 3 группах составил 17,6% и 13,7% соответственно.
При оценке данных вариабельности ритма сердца мы отметили восстановление эутонии в 90% случаев, где применялся ТДИ-01, тогда как в других группах стремление к эутонии отмечалось в 20-30%.
Объективным критерием функционального состояния респираторного аппарата следует считать данные ЭНМГ. В группе лекарственной коррекции без физических факторов значимых и достоверных изменений показателей не выявлено. В группе больных с применением чЭСДм отмечено возрастание М-ответа с диафрагмы на 20% и на 25-30% в группе больных с применением ТДИ-01. Но более интересным, с нашей точки зрения, является не только оценка динамики М-ответа с дыхательных мышц до и после лечения, но и динамика М-ответа на нагрузочные тесты в ходе лечения, как более оптимальный и значимый показатель эффективной коррекции синдрома утомления респираторной мускулатуры. Нами установлено, что у 87% пациентов, получавших ТДЙ-01 в комплексной терапии, происходит не только восстановление нормальных показателей М-ответа с дыхательных мышц, но и исчезает его изменение после нагрузочных тестов. В группе с применением чЭСДм хотя и происходит увеличение М-ответа с диафрагмы, но вместе с тем, после проведения нагрузочных проб происходит снижение М-ответа с диафрагмы на 30-40% и увеличение его с межреберных и грудино-ключично-сосцевидных на 20-25%, что расценивалось нами как отрицательная динамика, так как не происходило восстановление адекватного типа дыхания. Данные ЭНМГ подтверждаются клинической картиной. Так, несмотря на восстановление ПСВ, отражающем обструктивный компонент процесса, пациенты предъявляли жалобы на одышку, дискомфорт или затруднение дыхания.
ВЫВОДЫ
1. Метод чЭСДм, оказывая прямое стимулирующее влияние на
мышечный компонент, не устраняет в полной мере всего комплекса дискоординацион-ных расстройств, присущих синдрому утомления респираторной мускулатуры.
2. Использование аппарата ТДИ-01 является достаточно эффективным при БА как с точки зрения воздействия на весь комплекс вентиляционно-метаболических расстройств, так и на все звенья патогенеза синдрома утомления.
С нашей точки зрения, применение тренажера Фролова позволяет не только уменьшить нарушения изометрического компонента мышечного сокращения, но и, что особенно важно, устранить дискоординационные расстройства в работе дополнительной и основной дыхательной мускулатуры, а также осуществить коррекцию вегетативного дисбаланса.Наш сайт является помещением библиотеки. На основании Федерального закона Российской федерации "Об авторском и смежных правах" (в ред. Федеральных законов от 19.07.1995 N 110-ФЗ, от 20.07.2004 N 72-ФЗ) копирование, сохранение на жестком диске или иной способ сохранения произведений размещенных на данной библиотеке категорически запрешен. Все материалы представлены исключительно в ознакомительных целях.
Copyright © UniversalInternetLibrary.ru - электронные книги бесплатно