Аденома предстательной железы (гипертрофия предстательной железы) - это заболевание,
связанное с увеличением предстательной железы и встречающееся довольно часто
у мужчин старше 50-60 лет. Увеличению подвергается не сама предстательная
железа, а так называемые добавочные железы мочеиспускательного канала, из
которых развивается доброкачественная опухоль - аденома, оттесняющая предстательную
железу. Поскольку аденома предстательной железы встречается в старческом возрасте
почти как физиологическое явление, то, очевидно, она напрямую связана с половым
увяданием. Предполагается, что ее возникновение вызвано нарушением нормальной
функции половых, а возможно, и других желез внутренней секреции и является
своего рода выражением климактерического периода у мужчин.
Следует отметить то обстоятельство, что аденома предстательной железы проявляется
не всегда, а лишь в тех случаях, когда увеличение железы нарушает функцию
мочевого пузыря. У таких больных появляются затрудненные и учащенные мочеиспускания,
особенно по ночам (1-я стадия болезни). К сожалению, существует неправильное
представление, что такие расстройства мочеиспускания являются нормальными
для стариков, и поэтому многие не считают нужным своевременно обращаться к
врачебной помощи, вследствие чего заболевание осложняется, а лечение затрудняется.
На самом деле расстройства мочеиспускания у стариков необязательны, и если
они возникают, то служат признаком болезни. В дальнейшем затруднения при мочеиспускании
усиливаются (2-я стадия), и больные уже не в состояния полностью опорожнить
пузырь, в котором после мочеиспускания остается некоторое количество мочи
(остаточная моча). Периодически у больных во 2-й стадии возникают острые полные
задержки мочи, требующие врачебного вмешательства - катетеризации. При отсутствии
лечения 2-я стадия переходит в 3-ю, что выражается в полной хронической задержке
мочи.
Надо иметь в виду, что аденома предстательной железы может сопровождаться
рядом осложнений. Наиболее частым из них является инфицирование мочевых путей
(мочевого пузыря и почечных лоханок) при катетеризации, даже если последняя
сделана при соблюдении строгой стерильности. При возникновении осложнений
значительно ухудшается состояние больного, поскольку длительная задержка мочи
нарушает также функцию почек и может привести к уремии - отравлению организма
мочой. К указанным осложнениям нередко присоединяются и заболевания других
органов (сердца, легких, желудочно-кишечного тракта), несомненно, ухудшающие
течение заболевания и его исход.
Своевременное обращение к врачу-специалисту (урологу) дает возможность предупредить
переход болезни в 3-ю стадию и избежать тяжелых осложнений. Диагноз аденомы
предстательной железы ставится на основании осмотра и прощупывания увеличенной
железы через прямую кишку. В некоторых случаях требуется цистоскопия - осмотр
мочевого пузыря специальным инструментом (цистоскопом) и рентгенологическое
исследование.
Лечение может быть консервативным и хирургическим. Консервативное лечение
применяется в начальной стадии заболевания, когда нет выраженных расстройств
мочеиспускания. Оно заключается в назначении врачом гормональных препаратов,
режиме и диете. Запрещаются алкогольные напитки, острая пища, следует избегать
простуды и подавления позывов к мочеиспусканию. Хирургическое лечение состоит
в удалении аденомы и приводит к полному восстановлению нормального мочеиспускания.
Никаких вредных последствий для организма удаление аденомы не вызывает. И
более того, функция почек и мочевого пузыря после операции всегда восстанавливается,
хотя обычно довольно долго (несколько месяцев) моча содержит гной.
Пиелонефрит - это острое или хроническое заболевание почечных лоханок и паренхимы
почек. Непосредственной причиной болезни являются бактерии, которые попадают
в почку из различных очагов инфекции либо с током крови, либо по лимфатическим
сосудам или слизистой оболочке мочеточников из мочевого пузыря.
Различают пиелонефриты первичные и вторичные. К первичным относят бактериальные
воспаления, которые возникают вследствие попадания и фиксации бактерий в почке
под действием таких неблагоприятных факторов, как переохлаждение, интоксикация,
дистрофия и др.
Вторичные пиелонефриты - воспалительные поражения почек обусловлены их врожденными
аномалиями строения (поликистоз, гипоплазия и др.) либо заболеваниями, вызывающими
нарушение оттока мочи из мочевых путей (мочекаменная болезнь, патологически
подвижная почка, гидронефроз и др.).
Острый пиелонефрит или обострение хронического характеризуется болями в поясничной
области, повышением температуры тела, учащением и болезненностью мочеиспускания,
помутнением или покраснением мочи. Однако следует иметь в виду, что некоторые
лекарства и пищевые вещества влияют на окраску мочи. Так, амидопирин окрашивает
мочу в розовый цвет, пурген (фенолфталеин) - в малиновый, свекла - в красный,
ревень и сенна - в коричневый, а метиленовый синий - в голубой.
Лечение острого или обостренного хронического пиелонефрита следует начинать
в стационаре с обязательным соблюдением строгого постельного режима и диеты.
Назначения антибактериальных препаратов производятся обязательно с учетом
их специфического действия на возбудитель болезни у данного больного.
Острый и хронический пиелонефриты относятся к серьезным заболеваниям человека,
протекающим с изменениями в других органах и системах организма.
В 20-30% случаев острый пиелонефрит переходит в хронический, который протекает
с периодами ремиссии и обострения. Обострение хронического пиелонефрита лечится
аналогично острому процессу.
В фазе ремиссии (затихания) рекомендуется постоянно соблюдать диету, принимать
лекарственные травы, а также регулярно проводить санаторно-курортное лечение.
Больным с хроническим пиелонефритом, склонным к частым обострениям, нежелательна
работа, связанная с пребыванием на открытом воздухе, сквозняках, в жарких
цехах, и контакт с токсическими веществами, поскольку все эти неблагоприятные
факторы отрицательно действуют на защитные силы организма и повышают частоту
воспаления почечной ткани.
Пиелонефритом чаще заболевают лица с хроническими очагами инфекции, поэтому
их санации (устранению) должна отводиться существенная роль. Важным условием
профилактики пиелонефрита является снижение контактов с инфекционными больными,
особенно во время вспышек гриппа и острых респираторных заболеваний. Также
нежелательно переохлаждение, как и перегревание с повышенной потливостью.
Противопоказан тяжелый физический труд.
Существенной профилактической мерой возникновения пиелонефрита служит нормальный
выход мочи. Иными словами, в почечных канальцах должна соблюдаться определенная
скорость ее течения. При замедлении выхода мочи возникают условия для фиксации
бактерий и развития воспаления, поэтому не рекомендуется есть "всухомятку",
ограничивать себя в супах, компотах, чае или другой жидкости. Для обеспечения
нормальных физиологических процессов в почках требуется принимать около 1,5
л жидкости в сутки, а при повышенной потливости, поносе и рвоте - до 2-2,5
л.
Микробы могут поражать почки и другим, окольным путем, пробуждая аллергическую
настроенность организма и отчасти заложенную наследственность. В результате
многократного или длительного контакта с инфекционными факторами, в том числе
вирусными, антитела, вырабатываемые в организме для борьбы с микробами, начинают
действовать против клеток собственного организма, локализованных главным образом
в стенках почечных клубочков (гломерул). В результате в почках развивается
воспаление аллергической природы - гломерулонефрит, обостряющееся после каждого
инфекционного заболевания любой другой локализации.
Различают острый и хронический гломерулонефриты, причем последний делится
на несколько вариантов: нефротический (отечный), гипертонический (с повышенным
артериальным давлением), латентный (с минимальными изменениями) и смешанные
формы.
Клинически острый гломерулонефрит характеризуется отеками, повышением артериального
давления, лихорадкой, симптомами сердечно-сосудистой недостаточности (одышка,
сердцебиение), болями в поясничной области, снижением объема выделяемой мочи,
изменениями в анализах мочи и крови.
Такой больной должен быть госпитализирован в специализированный стационар,
где ему назначается строгий постельный режим в течение месяца, затем полупостельный
режим, назначаются антибактериальные препараты, проводится симптоматическая
терапия. Длительность стационарного лечения должна составлять не менее 4-5
недель, затем 2-4 недели - на больничном листе, а общий срок лечения достигает
года.
Если в течение года изменения в анализах мочи сохраняются, то это является
свидетельством перехода заболевания в хроническую форму. Хронический гломерулонефрит
- длительно протекающий иммунно-воспалительный процесс - постепенно приводит
к гибели клубочков почек и развитию хронической почечной недостаточности.
Различают две фразы - обострения и ремиссии.
В период обострения клиническая картина напоминает острый гломерулонефрит
с преобладанием того или иного клинического синдрома (отечного, гипертонического
или мочевого). Лечебная тактика в фазе обострения повторяет таковую при остром
гломерулонефрите и включает строгий постельный режим, диетотерапию, длительный
прием препаратов патогенетического действия, которые необходимы даже в фазе
ремиссии.
Хронический гломерулонефрит требует большого терпения. Постельный режим предписывают
на период активного процесса даже при легком течении болезни. Но практически
всю жизнь надо щадить себя, оберегать от физических и нервных нагрузок, стараться
полежать днем 1-1,5 ч, избегать переохлаждения и других неблагоприятных факторов.
Больным хроническим гломерулонефритом запрещаются длительные командировки,
ночные дежурства, работа с токсическими и другими вредными веществами. Высокий
уровень артериального давления, признаки хронической почечной недостаточности
требуют перевода больного на группу инвалидности с ограничением или запрещением
трудовой деятельности.
В целях профилактики острого нефрита нужно своевременно лечить появляющиеся
очаги воспаления, в особенности в миндалинах, придаточных полостях носа и
органах дыхания. Необходимо тщательно следить за чистотой кожных покровов,
соблюдать гигиену полости рта, органов пищеварительной и половой систем.
Профилактикой острого гломерулонефрита является также лечение кишечных инфекций,
при этом важное значение имеет пищевой режим. Нельзя злоупотреблять каким-либо
одним видом пищи, особенно углеводами, поскольку они повышают аллергическую
настроенность организма и тем самым предрасполагают к развитию нефрита.
Хроническая почечная недостаточность
Хроническая почечная недостаточность - сложный симптомокомплекс, характеризующий
"самоотравление" организма многочисленными продуктами обмена, которые
в норме почки должны выводить. В конечном итоге вследствие гибели почечных
структур все заболевания почек могут приводить к хронической почечной недостаточности.
Кроме них причинами развития почечной недостаточности могут быть гипертоническая
болезнь, сахарный диабет, системные заболевания соединительной ткани и сосудов.
В начальных стадиях она проявляется общей слабостью, недомоганием, тошнотой,
переходящей в рвоту, головными болями, нарушением сна. Позже к ним могут присоединяться
постоянные боли в сердце, заторможенность, кожный зуд, кровоточивость слизистых
оболочек и другие расстройства.
Биохимическое исследование крови устанавливает повышение концентрации продуктов
белкового обмена (мочевины, креатинина, мочевой кислоты, индикана и др.),
нарушение кислотно-основного обмена с задержкой кислых валентностей (метаболический
ацидоз) и водно-электролитного баланса, что приводит вначале к потере основных
электролитов с мочой, а затем, при уменьшении мочевыделения, к их задержке.
Хроническая почечная недостаточность сопровождается нарушениями во всех жизненно
важных органах, поэтому клинические проявления ее многообразны, а ле- чение
представляет серьезную проблему, требующую определенного опыта, знаний и терпения.
Лечение больных с хронической почечной недостаточностью делится на два основных
этапа: первый - консервативная (лекарственная, диетическая) терапия, проводимая
на ранних стадиях болезни; второй - заместительная терапия с помощью "искусственной
почки" при наступлении терминальной (конечной) стадии. Часть больных
последней группы готовят к хирургическому лечению, заключающемуся в трансплантации
почки, успешное приживление которой ведет к полной ликвидации признаков интоксикации
и даже восстановлению трудовой активности. Однако хирургическое лечение, являясь
серьезной нагрузкой для организма, требует сохранения нормальной функции других
органов и систем, поэтому основная масса больных с терминальной стадией хронической
почечной недостаточности поддерживает жизнь сеансами гемодиализа (то есть
очищения крови с помощью "искусственной почки"), которые проводятся
2-3 раза в неделю по 4-6 ч каждый.
Лечение больных в ранней стадии включает в себя следующие задачи: организацию
правильного общего режима, коррекцию нарушенного водного баланса и минерального
обмена, выравнивание кислотно-основного равновесия, контроль и регулирование
артериального давления, предотвращение накопления и удаление из организма
токсических продуктов с помощью диеты и лекарственных средств.
Режим больных с хронической почечной недостаточностью - щадящий. Им следует
избегать нервного и физического переутомления, переохлаждения, недосыпания.
В холодную и сырую погоду необходимо носить шерстяные носки или чулки, теплое
нижнее белье. Обувь должна быть теплой и водонепроницаемой. Занятия спортом
исключаются. Допустимы лишь легкие варианты утренней гимнастики, преимущественно
дыхательного типа.
При появлении симптомов и лабораторных призна-ков почечной недостаточности,
независимо от заболева-ния почек, больные нуждаются в переводе на работу,
не связанную с физическими нагрузками. Им противопоказана работа в ночную
смену, на открытом воздухе, особенно в холодное время года, а также в горячих
цехах, в душных, плохо проветриваемых помещениях.
Если перевод на щадящий труд невозможен, больных необходимо переводить на
инвалидность. При стойкой азотемии (мочевина - выше 15 ммоль/л, креатинин
- выше 0,5 ммоль/л) предписывается вторая группа, а при терминальной стадии
после начала гемодиализа - первая.
После успешной трансплантации почки больному разрешается выполнять легкую
работу, но не ранее чем через год после операции и при условии стабильной
функции трансплантата.
В целях профилактики хронической почечной недостаточности все больные с хроническими
заболеваниями почек должны находиться на диспансерном учете, цель которого
- выявить обострение болезней почек и сопутствующих им заболеваний, обеспечить
систематическое комплексное обследование больных для определения стадии хронической
почечной недостаточности и назначения соответствующего режима, диеты, медикаментозного
лечения, выбора срока направления на гемодиализ и пересадку почки. Больные
с компенсированной стадией хронической почечной недостаточности должны проходить
обследование один раз в три месяца и прежде всего сами должны обращать внимание
на ранние симптомы хронической почечной недостаточности - утомляемость, слабость,
снижение работоспособности. По направлению лечащего врача они должны проводить
биохимическое исследование крови для определения в ней электролитов, белка,
мочевины, креатинина и других компонентов.
В случае наступления интермиттирующей стадии заболевания обследование должно
проводиться раз в месяц, при этом больные нуждаются в периодическом стационарном
лечении, проводимом при каждом обострении.
Больные в терминальной стадии хронической почечной недостаточности должны
постоянно лечиться в стационаре до начала сеансов гемодиализа, а после адаптации
к "искусственной почке" их переводят на амбулаторный режим с посещением
отделения гемодиализа 2-3 раза в неделю.
Теория щадящего очищения почек
Новые чистки почек
С полной ответственностью полагаю, что очищение почек - один из самых трудных
и наиболее ответственных этапов в системе очищения человеческого организма
от шлаков. И абсолютно уверен в том, что они ни в коей мере не могут быть
отнесены к разделу "Второстепенные чистки организма", как это сделал
Г. П. Малахов. Они не только не второстепенные, но даже не первостепенные,
а, как любил говаривать один классик, "архиважнейшее дело".
При разработке системного подхода к очищению почек мною был всесторонне изучен
опыт как официальной, так и нетрадиционной народной медицины. Отобрав, систематизировав
и соединив воедино все то лучшее, что я нашел в официальной и неофициальной
медицине о лечении и исцелении мочекаменной болезни, я добавил к этому свое
видение проблемы.
Итогом длительной работы явились авторские методики щадящего очищения мочевыделительной
системы, из числа которых в этой книге будут представлены "специальные"
и "профилактические" чистки почек.
Стратегия и тактика щадящего очищения почек
Для того чтобы очистить почки от камней, необходимо решить следующие стратегические
задачи:
1. Исключить условия камнеобразования.
2. Создать условия разрушения камней до состояния песка.
3. Создать условия выведения песка из почек наружу.
Каждая из этих задач имеет свои тактические решения. Так, первая задача устранения
условий образования камней включает в себя следующие тактические решения:
а) диетотерапия;
6} переход к активному образу жизни (борьба с гиподинамией и гипоксией);
в) витаминотерапия;
г) фитотерапия.
Следующая стратегическая задача создания условий разрушения камней включает
в себя следующие моменты:
а) изменение кислотно-щелочного состояния мочи;
б) прием продуктов, обеспечивающих разрыхление и разрушение камней до состояния
песка;
в) прием продуктов, укрепляющих коллоидную структуру мочи.
И наконец, третья, последняя из комплекса стратегических задач по очищению
от конкрементов имеет следующие решения:
а) повышение уровня диуреза (мочеотделения);
б) принятие спазмолитических средств, позволяющих снизить болевые ощущения
при выходе песка из мочевой системы;
в) тепловые процедуры.
Но это только общая схема очищения почек. Для того чтобы вдохнуть в нее жизнь,
для того чтобы она заработала и, самое главное, чтобы она не принесла вреда,
необходимо начинать чистку почек с того, с чего положено начинать всякое ответственное
дело, а именно с получения объективной и достоверной информации, которая могла
бы позволить предпринять адекватные меры, направленные на устранение имеющейся
проблемы.
Приступать к очищению почек можно только после установления характера имеющихся
в них конкрементов. В противном случае принятые неадекватные меры по их устранению
могут только ухудшить ситуацию, способствуя образованию более сложных и более
крупных камней. Поэтому, конечно же, в первую очередь начинать нужно с обследования
почек.
Наличие камней в почках можно установить с помощью рентгенологических исследований.
Камни, содержащие кальций, которые не задерживают рентгеновские лучи, достаточно
хорошо видны на обзорном снимке мочевой системы.
Почечные камни любого химического состава могут быть обнаружены при помощи
УЗИ (ультразвуковое исследование) или же посредством компьютерной томографии.
В случае наличия камней, благодаря этим исследованиям, вы будете знать их
величину, форму и месторасположение.
Ориентируясь на внешний вид камней и их консистенцию, можно с определенной
уверенностью судить о химическом составе. Но по возможности следует уточнить
химический состав камней с помощью соответствующих анализов.
Большое диагностическое значение в этом плане имеет определение рН мочи и
исследование ее осадка. По наличию в осадке тех или иных солей можно судить
о процессах, происходящих в почках. При этом желательно наряду с микроскопией
осадка сделать количественную оценку каждого вида солей.
Литолитическая терапия показана больным, у которых конкремент расположен в
полостной системе почки, хорошо омывается мочой и не вызывает нарушения ее
оттока. При крупных коралловидных и множественных камнях, мелких конкрементах,
блокирующих почки, камнерастворяющее лечение следует проводить после операции,
как меру профилактики рецидива образования камня в оперативном органе.
Когда чистку почек делать нельзя
Существует целый ряд ситуаций, когда чистку почек проводить самостоятельно
категорически нельзя.
Во-первых, в случае, если у вас будут выявлены коралловидные камни.
Во-вторых, в случае выявления очень крупных камней.
В-третьих, при обнаружении опухолевых процессов мочеполовой системы.
В-четвертых, при таких заболеваниях почек, как острая и хроническая почечная
недостаточность.
В-пятых, при сердечной недостаточности, гипертонической болезни III степени,
недавно перенесенных инсульте или инфаркте, в послеоперационный период.
А также :
а) в состоянии переутомления и душевного дискомфорта;
б) в случае острых заболеваний;
в) в случае обострения имеющихся хронических заболеваний.
Во всех этих случаях следует обратиться за консультацией к специалисту-нефрологу
или урологу.
Общие мероприятия и рекомендации
Хотя каждая из "специальных" чисток ориентирована сугубо на определенный
тип камней, все они имеют некоторое сходство, а поэтому и некоторые общие
рекомендации.
Во-первых, нужно иметь в виду, что активный образ жизни для почечных больных
(длительное пребывание на холодном воздухе, тяжелый физический труд, интенсивные
спортивные упражнения и др.) ведет к ослаблению защитных сил организма и возникновению
инфекционных заболеваний, которые в свою очередь могут обострять болезни почек
и ускорять наступление хронической почечной недостаточности. И наоборот, щадящий
режим положительно влияет на организм, способствуя длительной ремиссии заболевания
и поддержанию функции почек в течение многих лет.
Эти рекомендации не должны восприниматься как призыв к адинамии - дефициту
движений, ставшему бедствием современного человека. Организм нуждается в физической
нагрузке, заинтересованы в этом и почки, однако интенсивность нагрузки и распределение
ее на протяжении дня должны быть изменены с учетом индивидуальных особенностей
течения болезни. Независимо от вида нефролитиаза, необходимо, чтобы режим
жизни содействовал восстановлению тонуса гладких мышц мочевых путей. Этому
хорошо способствуют общеоздоровительные мероприятия, такие как: утренняя гимнастика,
комплексы лечебной гимнастики (этому будет посвящен специальный раздел) неторопливые
прогулки, спокойные игры, плавание и ходьба на лыжах.
Во-вторых, ни в коем случае нельзя переохлаждаться. Особенно в осенне-зимне-весенний
период - в это время нужно тщательно следить за тем, чтобы ноги были сухие
и в тепле.
В-третьих, необходимо следить за регулярностью опорожнения мочевого пузыря.
Следует избегать таких ситуаций, когда приходится длительное время волевым
усилием задерживать мочеиспускание.
В-четвертых, очень важно нормализовать режим питания и привести его в соответствие
с формой нефролитиаза. Диета обязательно должна быть сбалансированной, с ограничением
веществ, входящих в химический состав камней, с учетом влияния пищи на реакцию
мочи.
В-пятых, при отсутствии противопоказаний со стороны сердечно-сосудистой, эндокринной
и других систем организма следует провести гидратацию, то есть увеличить суточный
объем потребляемой жидкости.
И наконец, последнее - при любых формах нефролитиаза нежелательно употребление
шоколада, крепкого кофе и крепкого чая. Совершенно противопоказаны консервированные
продукты. Общим правилом должно быть исключение алкогольных напитков при всех
болезнях почек, поскольку их прием ускоряет развитие склероза почечной паренхимы.
После расширения сосудов алкоголь всегда вызывает спазм мелких артерий, нарушая
кровообращение в жизненно важных органах, в том числе и почках, что ведет
к падению их функции.
Диета больных с воспалительными заболеваниями почек предусматривает ограничение
некоторых продуктов и изменение режима питания, играющего важную роль в выздоровлении.
Физиологические процессы в организме подчинены строгим суточным ритмам. Это
касается как процесса обмена веществ, так и деятельности отдельных органов.
С наименьшей интенсивностью они протекают в утренние часы и послеобеденное
время. Такой же закономерности подчинена работа почек: с наибольшей интенсивностью
они работают днем, а вечером и ночью как бы отдыхают.
Чтобы максимально щадить почки и не заставлять их работать в часы "отдыха",
все основные белковосодержа-щие продукты (мясо, рыбу) следует употреблять
преимущественно в первой половине дня (до 14 часов), а более легкие (овощи,
фрукты) - во второй.
Нужно помнить, что белковые продукты имеют преимущественно кислые эквиваленты,
а растительная пища -щелочные. Чередование этих продуктов ведет к изменению
реакции мочи, что способствует "тренировке" больных почек и создает
неблагоприятные условия для микробной флоры.
Диетическая терапия является важной мерой профилактики образования плотного
конкремента, особенно когда клинические и лабораторные исследования указывают
на выделение определенного состава солей с угрозой формирования матрицы -
основы плотного камня. На диетотерапию возлагают основные надежды как на средство
профилактики повторного (рецидивного) образования камня после спонтанного
отхождения или удаления хирургическим путем.
Основная цель диеты - коррекция реакции мочи и нарушения водно-солевого баланса
организма.
При этом следует помнить, что лечебное питание при заболеваниях почек назначается
на длительный срок, а иногда и постоянно, так как оно оказывает не только
лечебное, но и профилактическое действие, предотвращая наступление обострений
и прогрессирование почечной недостаточности.
Как правильно организовать фитотерапию
Лекарственные сборы в большинстве случаев используются для приготовления
настоев и отваров.
Сборы представляют собой смеси нескольких видов измельченного растительного
сырья. Сырье, входящее в состав сбора, должно иметь измельченность в соответствии
с назначением, при этом все компоненты сбора измельчаются по отдельности.
Листья, травы, цветки режут до частиц более крупных, размером 5 мм. Кожистые
листья, такие как листья брусники и толокнянки, превращают в крупный порошок
с размером частиц 1 мм. В ряде случаев цветки или цветочные корзинки следует
использовать цельными, например соцветия липы. Корни, корневища и кору в зависимости
от формы, величины и твердости режут или дробят на частицы размером 3 мм,
плоды и семена измельчают на мельнице (можно в кофемолке) или пропускают через
вальцы до получения частиц размером 0,5 мм. Однако плоды шиповника и рябины,
черной смородины и калины, семя льна и некоторые другие виды сырья целесообразно
использовать цельными. Во всех случаях измельчения пыль отсеивают сквозь сито
с размером отверстий 0,18 мм.
Компоненты сбора перемешивают на листах пергаментной бумаги до получения равномерной
смеси. При этом смешивание начинают с компонентов, входящих в меньших количествах,
постепенно переходя к большим.
Целесообразной является упаковка сборов в пакеты из пергаментной бумаги. Хранить
сборы следует в темном, прохладном месте. Наиболее рационально использование
дозированных сборов. При этом дозировка может быть и разовой, и суточной.
Недозированные сборы следует периодически высыпать из пакета, не реже 1 раза
в 10 дней, и перемешивать, чтобы предотвратить расслоение сбора.
Для взрослого человека в возрасте 25-60 лет оптимальная разовая доза сбора
составляет 1,5 г, а среднесуточная доза находится в пределах 4,5 -5,0 г. Для
детей дозу на прием лекарственного сбора необходимо определять прежде всего
с учетом возраста и массы тела ребенка.
Настои и отвары представляют собой водные извлечения из лекарственного растительного
сырья. Основное их различие заключается в том, что настой - это извлечение
из мягких частей растений (травы, листьев, цветков и т. п.), а отвар - это
водное извлечение из грубых частей растений (кора, корень, семена).
Для приготовления настоев и отваров в домашних условиях используют аппарат,
состоящий из кипящей водяной бани и помещенного в нее сосуда для настаивания.
Водную вытяжку следует настаивать в керамической, фарфоровой, фаянсовой или
эмалированной посуде. А вот использование посуды из алюминия, меди и других
металлов недопустимо - потому что может произойти взаимодействие активных
веществ растений с этими металлами.
По этой же причине для приготовления настоев и отваров следует использовать
только очищенную воду так как водопроводная вода, как правило, содержит примеси
железа, тяжелых металлов, окислителей, которые в процессе настаивания могут
вступать в реакции с действующими веществами растений. Это вызывает не только
снижение терапевтической активности вытяжек, но в ряде случаев приводит к
появлению нежелательных побочных эффектов.
Для приготовления настоев и отваров измельченное сырье помещают в предварительно
прогретый в течение 15 мин на кипящей водяной бане сосуд для настаивания.
Затем сырье заливают рассчитанным количеством очищенной воды комнатной температуры.
Время настаивания водной вытяжки на кипящей водяной бане для настоев составляет
15 мин, для отваров - 30 мин, после чего вытяжку снимают с водяной бани и
охлаждают при комнатной температуре, продолжая тем самым процесс экстракции
биологически активных веществ. Для настоев это время составляет 45 мин, для
отваров - 10 мин. В случае приготовления водных извлечений объемом более 1000
мл время настаивания на кипящей водяной бане и при комнатной температуре необходимо
увеличить на 10-20 мин в зависимости от объема приготовляемой вытяжки.
В соответствии с требованиями Государственной Фармакопеи XI издания, при отсутствии
каких-либо дополнительных указаний о количестве лекарственного растительного
сырья, настои и отвары следует готовить в соотношении 1 : 10; из травы горицвета,
корней истода, корней и корневищ валерианы, цветков, травы, листьев ландыша,
семян льна водные вытяжки готовят в соотношении 1 : 30, из травы душицы, плодов
шиповника, корней алтея - в соотношении 1 : 20. Настои и отвары из лекарственного
сырья, содержащего сильнодействующие вещества, - травы наперстянки и термопсиса
необходимо готовить водные вытяжки в соотношении 1 : 400. Приготовленные таким
образом вытяжки, включающие в себя сильнодействующие лекарства, следует принимать
очень осторожно в небольших количествах, объемом не более 10-15 мл на один
прием (одна десертная или столовая ложка).
В результате многолетних исследований было установлено, что для лекарственного
сырья, не содержащего ядовитые и сильнодействующие вещества, более рациональным
является изготовление водных извлечений для внутреннего употребления в соотношении
1 : 50. Для взрослого человека разовый прием полученной вытяжки составляет
80-90 мл. При таких условиях обеспечивается наибольший выход действующих веществ
в настой или отвар и более выраженный терапевтический эффект, а также значительно
улучшаются и вкусовые свойства вытяжек.
Заключительным этапом технологии водных извлече ний является его процеживание
через несколько ело марли с обязательным тщательным отжимом сырья и следующим
доведением кипяченой водой до первона чально требуемого объема.
Хранить водные вытяжки следует в темном, прохлад ном месте. В среднем, срок
их хранения составляет более 2 суток.
Все вытяжки из трав (настои, отвары) рекомендуете принимать в теплом виде.
Следует иметь в виду, что при приеме мочегонных трав, в связи с повышенным
выведением солей, особенно калия, играющего важную роль в процессах внутриклеточного
обмена и проведения нервных импульсов, надо заботиться о том, чтобы восполнить
его недостаток. Поэтому в период фитотерапии нужно употреблять дополнительно
продукты, богатые калием (курагу, свежую морковь, бананы, печеный картофель
и др.).
То, чему необходимо научиться в первую очередь
Приступая к очищению почек, необходимо в первую очередь научиться контролировать
кислотно-щелочное состояние своей мочи. Диапазон изменения рН мочи взрослого
человека составляет 4,5-8,0. Норма или, правильнее выражаясь, средняя величина
рН - около 6,0, то есть моча здорового человека имеет несколько кислую реакцию.
Значение рН мочи ниже 5,0 говорит о резкой закисленности мочи. Значение рН
мочи выше 7,5 говорит о ее резкой защелоченности.
Необходимо в процессе чистки почек хотя бы один раз в день в одно и то же
время (лучше утром) с помощью бумажного индикатора делать контрольный замер
рН мочи. Процедура эта крайне простая и не требует какой-либо специальной
подготовки.
Традиционное купирование почечной колики
Купировать почечную колику - значит прервать приступ почечнокаменной болезни
своевременным и эффективным лечением.
Возникновение почечной колики в процессе чистки почек необходимо прогнозировать
и рассматривать не как повод для тревоги, но как сигнал, что очищение началось
и уже идет полным ходом. Из почек вовсю отходит песок и мелкие камешки. Да
простит меня читатель, но я считаю, что именно такой приступ почечной колики
надо рассматривать не как приступ болезни, а как приступ выздоровления.
Однако при правильно проведенной чистке почек приступа колики (с острой болью
в поясничной области, ознобом и учащенным болезненным позывом к мочеиспусканию)
быть не должно.
Песок в моче будет, а боли не будет, разве что небольшое недомогание и неприятные
ощущения при мочеиспускании. И все-таки такое событие, как почечная колика,
нужно встретить во всеоружии. Во-первых, при возникновении колики нужно взять
себя в руки и не паниковать, тем более что это событие прогнозировалось, причины
и механизм его возникновения совершенно ясны - внутри движется песок или мелкие
камни, и основная наша - помочь им благополучно оказаться снаружи. Поэтому,
чтобы снять мышечный спазм мочеточника и дать возможность камешкам двигаться
свободно, следует принять сразу 2 таблетки баралгина (можно анальгина или
другие обезболивающие средства, имеющиеся в домашней аптечке). Затем положить
грелку на болезненную область тела. Открыть и поставить немного нагреться
3-4 бутылки той минеральной воды, которая будет рекомендована вам в соответствии
с характером ваших камней. Нагрев воду до 30-37 °С, пить ее столько, сколько
сможете. Если есть возможность, то хорошо при этом залезть на 10-20 мин в
ванну с температурой 38-39 °С, надо только следить, чтобы область сердца находилась
на поверхности. При возникновении позывов к мочеиспусканию вылезать из ванны
не надо, мочитесь прямо в ней (заодно примете сеанс уринотерапии). Через час,
максимум полтора, приступ должен пройти. Если же он все-таки затягивается,
необходимо вызвать "скорую помощь".
Общим принципом чистки почек является уменьшение концентрации растворимых
веществ путем увеличения объема мочи, желательно до 2,5-3 л в день. С этой
целью следует выпивать значительное количество жидкости (что могут сделать
не все больные); причем в определенное время, так как необходимо разорвать
нормальный цикл концентрирования мочи (наиболее интенсивного во время сна).
Рекомендуется пить 1 стакан жидкости каждой час в период бодрствования и 1-2
стакана перед сном, чтобы добиться никтурии, ночного мочеиспускания, диуреза.
Желателен дополнительный прием 1 стакана жидкости после ночного мочеиспускания
и утром еще в постели. Особенно эффективна гидратация при уратном литиазе.
Подкисляющие жидкости и жидкости, содержащие углеводы, могут повышать выделение
кальция. Калийсодер-жащие жидкости полезны при одновременном лечении диуретиками.
Чтобы получить ту пользу от рекомендуемой минеральной воды, которую она может
дать, надо знать, в какое время ее принимать, в какой дозе, при какой температуре.
При заболеваниях мочевыводящих путей назначается шестикратный прием воды в
общем объеме 1,2-1,5 л. Минеральную воду следует пить медленно, не торопясь,
небольшими глотками, так как такой темп питья усиливает "ротовую"
(рефлекторную) фазу действия воды. Продолжительность курса питьевого лечения
от 3-4 до 5-6 недель. Повторный курс можно провести на курорте через 9-12
месяцев. В домашних условиях лечение можно проводить бутылочными минеральными
водами 2-3 раза в год с интервалом 4-6 месяцев. Очень полезно через 3-4 месяца
после курса лечения на курорте провести в домашних условиях повторный сеанс,
используя для этого ту же воду или аналогичную по составу и действию на организм.
Хранить бутылки с минеральной водой рекомендуется в горизонтальном положении
при температуре от + 4 до + 14 "С. Срок хранения со дня разлива для железистых
вод - 4 месяца, для всех остальных - год, кроме вод, содержащих органические
вещества, типа "Нафтуся", которые хранятся не более недели.
Следует помнить, что растворение камня под действием химических или растительных
препаратов сопровождается обильным выделением солей из верхних мочевых путей
и усилением болевых ощущений, вплоть до почечной колики. В этот период следует
употреблять повышенное количество жидкости и средства, снимающие спазм гладкой
мускулатуры, расслабляющие мочеточник.
Лечебная гимнастика
(по О. А. Шейнбергу, С. М. Покровскому и М. А. Корхину)
Поскольку мочекаменная болезнь - это заболевание всего организма, то ее лечение
с помощью физических упражнений (в сочетании с другими лечебными мероприятиями)
должно быть направлено прежде всего на улучшение регуляции обмена веществ
- кровообращения в брюшной полости и функции мочевыводящих путей и общее укрепление
организма больного. Физические упражнения, вызывая изменения внутрибрюшного
давления и сотрясения тела по вертикали, часто способствуют отхожде-нию песка
и мелких камней. При мочекаменной болезни, хроническом пиелите и цистите при
удовлетворительном общем состоянии могут быть рекомендованы утренняя гигиеническая,
лечебная гимнастика и пешеходные прогулки по ровному месту на расстоянии доступных
пределов.
Для занятий гимнастикой можно в зависимости от возраста и физического состояния
использовать комплекс - легкий, а в дальнейшем могут быть использованы 2 средний
и сильный № 3.
Лечебная физкультура при хроническом воспалении предстательной железы (простатите)
и ее гипертрофии (увеличении) имеет целью общетонизирующее воздействие на
весь организм и развитие мышц брюшного пресса и тазового дна. При этих заболеваниях
можно также применять вышеуказанные комплексы упражнений.
Примерный комплекс лечебной гимнастики при камнях почек,
хронических воспалительных заболеваниях почечных лоханок, мочевого пузыря
и прелстательной железы, № 1 (легкий)
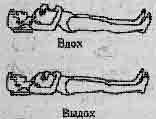
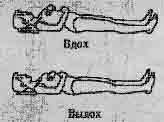
| Упр. 1. Исходное положение (ИП) - лежа, глубокое дыхание под контролем рук. Грудью и животом поднять руки. Давлением рук опустить грудь и живот. Выполнить 6-7 раз. |
 |
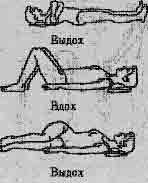
| Упр. 2. №1 - лежа, руки вверх, слегка прогнуться. Руками охватить и сжать грудь. Выполнить 4-6 раз. упр. 3. - лежа, согнуть колени. Повернуть колени вправо и . Выполнить 4 - 6 раз в сторону. |
|
| Упр. 4. ИП - лежа, согнуты колени. Поднять кверху таз. Выполнить 4-8 раз. Упр. 5. ИП - лежа, руки приподняты. Сесть, коснуться пальцами нос- ков, вначале с опорой рук. Выполнить 3-8 раз. |
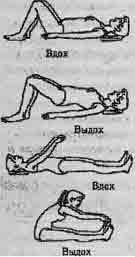 |
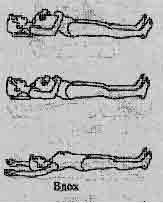
| Упр. 6. ИП - лежа, глубокое брюшно-грудное дыхание под контролем рук. Выполнить 4-6 раз. |
 |
| Упр. 7. ИП - стоя, с опорой на подняться на носки. Присесть, держась за стул. Выполнить 3-6 раз. |
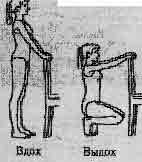 |
| Упр-8. ИП ___ стоя, руки в кулак.Глубокий поворот туловища вправо. То же - влево. Медленно. Выполнить 3-5 раз в каждую сторону. . Упр. 9. ИП- стойка "смирно". Руки вперед. Выполнить 4-5 раз. |
 |
| Упр. 10. Дыхание спокойное, глубокое. Ходьба в среднем, привычном темпе. Продолжительность 1-2 мин. |
 |
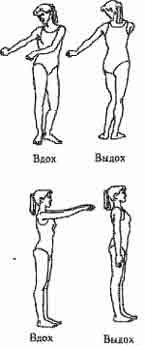
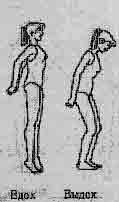
| Упр. 11. ИП - стоя, руки сзади, сплести пальцы. Отвести руки назад, под- няться на носки. Опустить руки, слегка наклониться вперед, опус- титься на пятки. Выполнить 4-6 раз. |
 |
| Упр. 12. Глубокое дыхание под контро- лем рук до полного восстанов- ления числа ударов пульса и дыхания. |
 |
Наш
сайт является помещением библиотеки. На основании Федерального
закона Российской федерации
"Об авторском и смежных правах" (в ред. Федеральных законов от 19.07.1995
N 110-ФЗ, от 20.07.2004
N 72-ФЗ) копирование, сохранение на жестком диске или иной способ сохранения
произведений
размещенных на данной библиотеке категорически запрешен.
Все материалы представлены исключительно в ознакомительных целях.
|
|
Copyright © 2000 - 2011 г. UniversalInternetLibrary.ru