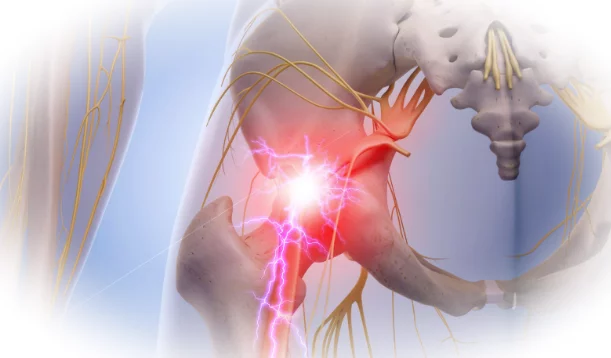
Ишиас — это разговорный термин, обозначающий характерную интенсивную боль, возникающую вокруг поясничного отдела позвоночника (над ягодицами) и иррадиирующую в одну из нижних конечностей, вызывая недомогание в ягодице, бедре, задней части голени или стопе, а иногда даже в пальцы. Боль может быть связана с ригидностью конечностей, покалыванием, временным онемением или затруднением движений.
Приступы ишиаса чаще всего склонны к рецидивам, при этом предлагаемое пациентам лечение обычно симптоматическое (в некоторых случаях может потребоваться хирургическое вмешательство).
Как распознать симптомы защемления седалищного нерва и отличить его от других состояний? Что может быть причиной приступов и можно ли их избежать или хотя бы снизить частоту? Как на практике выглядит лечение и когда необходимо обращаться к врачу со своими недугами?
Симптомы ишиаса
Симптомы ишиаса достаточно характерны, но не все люди способны распознать их при первом приступе — путая их с перенапряжением позвоночника в поясничном отделе или перегрузкой мышц после интенсивной тренировки или ходьбы (если симптомы принимают форму сильной боли в ягодицах, бедрах или икрах). Также важно распознать симптомы по тому факту, что какая область в нижней конечности болит больше всего, зависит от отдела позвоночника, где происходит раздражение седалищного нерва. Кроме того, интенсивность симптомов при приступе ишиаса часто увеличивается, на что также стоит обратить внимание. Как распознать рассматриваемый недуг? Вот несколько основных советов:
- у большинства больных ишиас начинается с сильной боли в поясничном отделе позвоночника, связанной с болевым раздражителем – т.е. перегрузкой при подъеме, неправильном положением во время сна или интенсивными тренировками;
- после боли, «возвещающей» приступ ишиаса в поясничном отделе позвоночника, появляется ощущение боли в ноге. Как уже было сказано — в зависимости от того, в каком отделе позвоночника раздражен седалищный нерв, больной может описывать симптомы как боли в паху, в задней части бедра, в икрах, а также в пальцах ног или всей стопе — интенсивность чувственных симптомов колеблется от легкой до болезненной, что делает невозможным движение;
- помимо самой боли у пациента может возникать дискомфорт в виде онемения части ноги, слабости в ноге, покалывания и онемения в конечности;
- также характерно для ишиаса усиление болей в результате движения, а также чихания, кашля или других действий, связанных с сокращениями мышц живота и мышц тазового дна;
- в крайних случаях у человека, перенесшего приступ ишиаса, могут возникнуть проблемы с мочеиспусканием и дефекацией из-за ненормального ощущения в мышцах тазового дна.
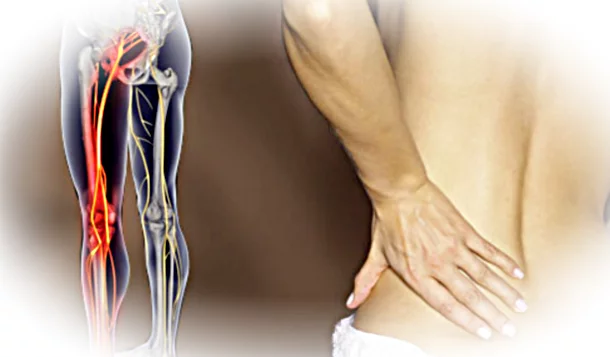
Стоит помнить, что у разных людей приступ ишиаса может иметь несколько разные симптомы и разный уровень боли, но обычно их объединяет одно – они появляются на задней стенке голени и в паху.
Причины ишиаса — что вызывает давление на седалищный нерв?
Непосредственной причиной ишиаса является давление на седалищный нерв. Его корешки (профессионально называемые нервными корешками) расположены в спинномозговом канале в пояснично-крестцовом отделе позвоночника (это отделы, обозначенные как L5, L4, S1, S2 и S3), и именно здесь давление наиболее распространено. Корешки сливаются в один большой нерв, который проходит под ягодичными мышцами, через заднюю поверхность бедра, к подколенной ямке и далее к голени, пятке и стопе. Стоит упомянуть, что седалищный нерв является самым большим нервом в организме человека, именно поэтому его сдавление вызывает столько проблем, в том числе проблемы с движением. Сдавление нерва и, следовательно, приступ ишиаса чаще всего возникает в результате:
- «пролапс» межпозвонкового диска (это состояние обычно называют «пролапсом диска») и его сдавлением на один из нервных корешков в пояснично-крестцовом отделе позвоночника (это наиболее частая причина ишиаса);
- дегенерация внутри позвоночного канала – обычно это стеноз, т.е. сужение канала, а также так называемый спондилолистез – то есть смещение конкретных позвонков в позвоночнике относительно друг друга;
- развитие опухоли, кисты или другого растущего образования в пояснично-крестцовом отделе позвоночника, сдавливающего нервные корешки или сам седалищный нерв;
- чрезмерное напряжение мышц, находящихся в непосредственной близости от седалищного нерва (чаще всего это чрезмерное напряжение грушевидной мышцы ягодицы).
Как было сказано выше, приступы ишиаса чаще всего поражают людей с дегенерацией межпозвонковых дисков. Эти дегенерации самопроизвольно прогрессируют с возрастом, но их формирование определенно ускоряется различными факторами. К ним относятся невылеченное ожирение, низкий уровень физической активности (в сочетании с низкой мобилизацией позвоночника), выполнение напряженной физической работы или сидячей работы (без подвижности позвоночника).
Лечение ишиаса — экстренные методы и оперативное лечение

В большинстве случаев лечение ишиаса основано на экстренных методах – т.е. на введении обезболивающих (обычно содержащих ибупрофен или диклофенак – препараты парацетамола обычно не приносят желаемых эффектов в виде облегчения). Кроме того, больным рекомендуется так называемый «постельный режим», т. е. отдых в положении лежа — на боку, с согнутыми коленями или на спине — с подушкой под коленом. Кроме того, людям, страдающим ишиасом, можно использовать обезболивающие мази и кремы, а также различные методы согревания пояснично-крестцового отдела позвоночника (в том числе пластыри и грелки). Поддерживающая физиотерапия также используется как вспомогательная при слезоточивых приступах — в том числе упражнения в воде для расслабления мышц.
Если боль от приступа ишиаса сохраняется (несмотря на прием лекарств) в течение 2-3 дней, необходимо обязательно обратиться к врачу. В зависимости от анамнеза он или она назначит более сильные обезболивающие (инъекционные, рецептурные, миорелаксанты и седативные средства) или дальнейшую диагностику (МРТ, томография позвоночника и/или рентген обычно проводятся при ишиасе). Все эти тесты обычно помогают визуализировать причину разрыва, а значит и место защемления седалищного нерва.
Хирургическое лечение применяется у больных с обширной дегенерацией пояснично-крестцового отдела позвоночника, у которых неотложная терапия неэффективна, а сама дегенерация еще прогрессирует. Кроме того, операцию на позвоночнике обычно проводят людям, у которых есть такие симптомы, как парез некоторых отделов нижней конечности.